Ноги
Покраснение кожи ног, сопровождающееся сыпью, зудом и повышенной сухостью, не должно оставаться вне внимания родителей. Причин такого явления может быть несколько:
- крапивница или контактный дерматит – красные пятна имеют разную форму и размеры, могут сливаться друг с другом, вызывая раздражение, сильный зуд и дискомфорт;
- травмы, ушибы и растяжение – кроме покраснения у ребенка заметна отечность;
- грибковая инфекция – краснота сопровождается шелушением кожи, появлением трещин и сильного зуда;
- бактериальные инфекции – часто возникают в результате повторного инфицирования через расчесы и другие повреждения кожи;
- вирус Коксаки, ветрянка, корь.
Появление красноты на коже ног требует незамедлительного обращения к врачу – педиатру или дерматологу.
Профилактика

раздражения органов зренияследует избегать.
Необходимо следить за тем, чтобы в помещении, в котором человек находится в течение дня, воздух не был пересушен (обычно такая проблема встречается в офисах или квартирах с работающими кондиционерами).
Если возникает необходимость проводить за компьютером несколько часов подряд – раз в час нужно делать короткий перерыв, который целесообразно использовать для глазной гимнастики.
Помните! В рацион по возможности нужно включать продукты питания, содержащие витамины группы B (бобы, злаки, фрукты, овощи, молочная продукция).
Этот элемент восстанавливает ткани глаза и в целом положительно влияет на функционирование органов зрения.
Спать необходимо не менее 6-7 часов в сутки. За это время глаза успевают отдохнуть от накопленной за день усталости, а слезная оболочка – восстановиться.
Причины
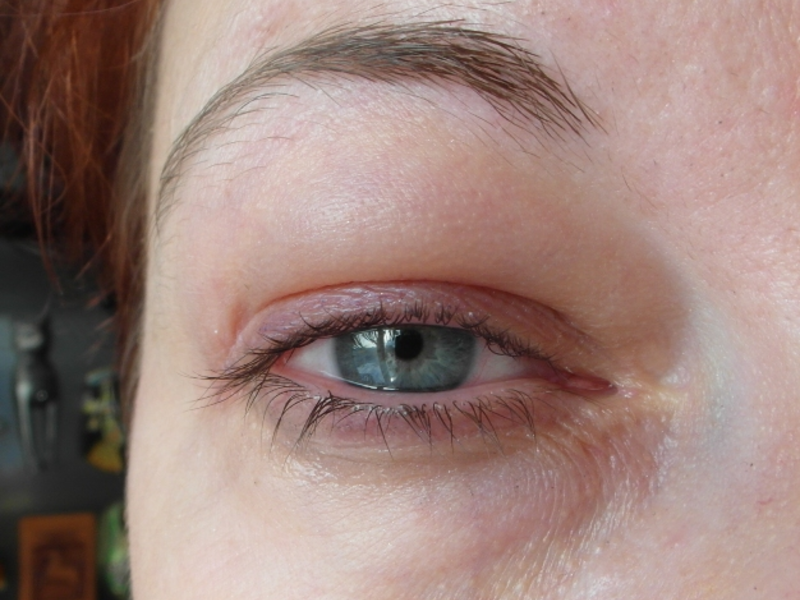
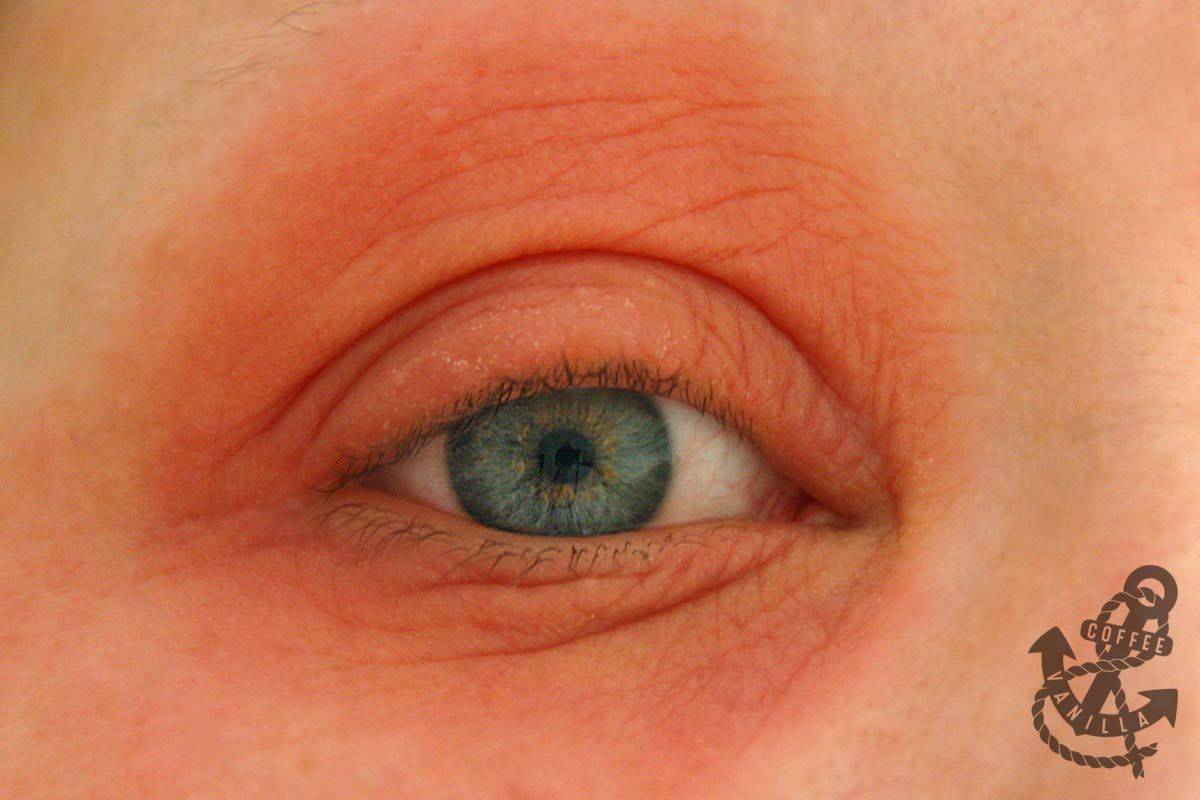
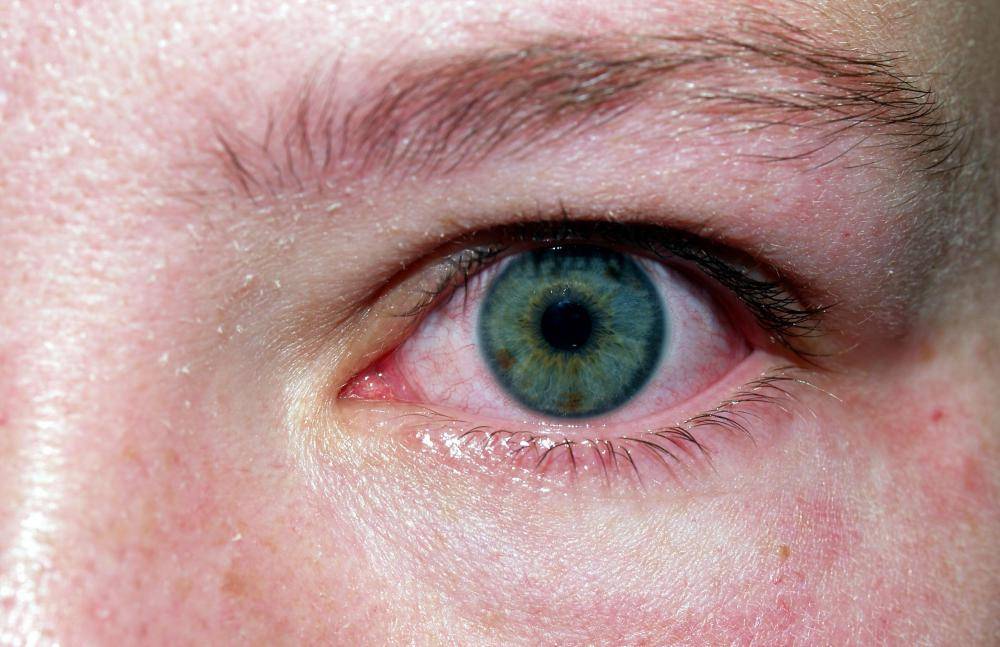
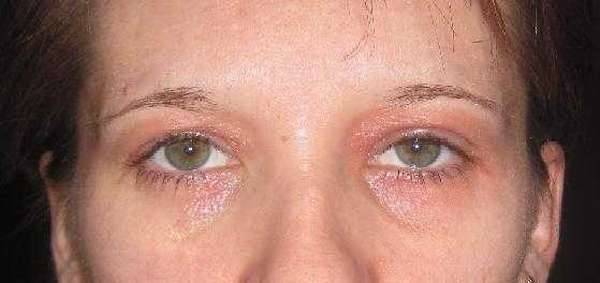
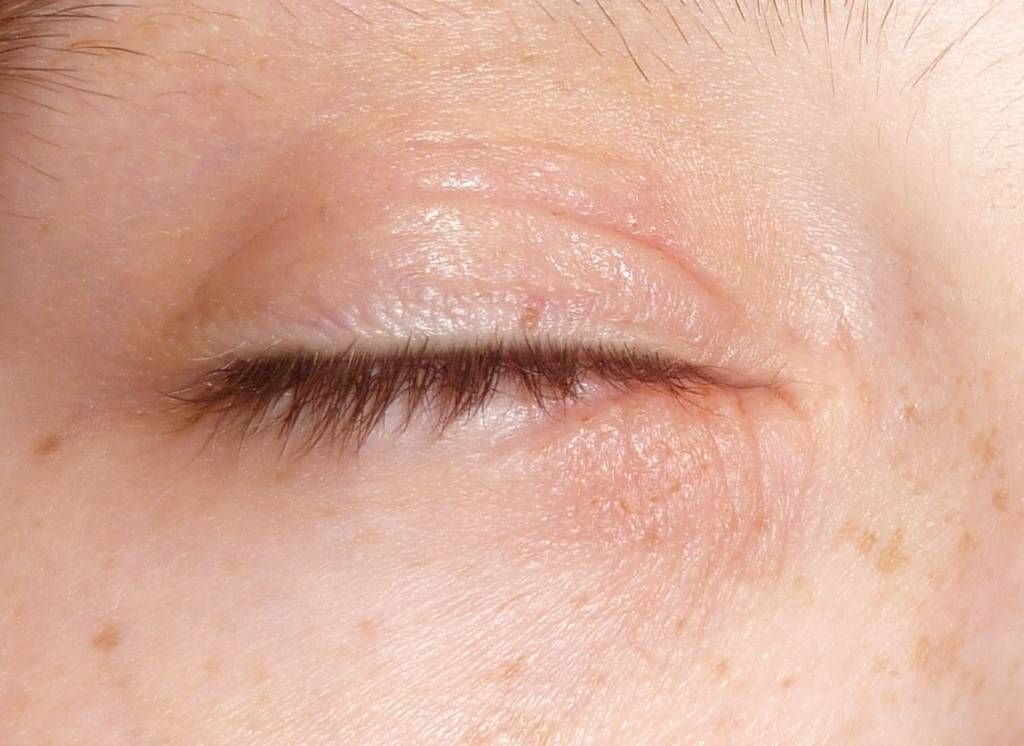
Покраснение на лице может быть следствием воздействия внешних негативных факторов. Если такого проявления нет, причину следует искать во внутренних сбоях организма. Врачу следует выявить первичный фактор, чтобы не допустить рецидива состояния.
Внешние
На человека могут воздействовать следующие внешние причины, вызвав покраснение кожи вокруг глаз:
- использование косметики, на которую у человека может быть индивидуальная непереносимость, она может быть с истекшим сроком годности или же некачественной;
- стресс, нервное перенапряжение, при котором в кровь выделяется большое число гормонов, влияющих на красноту кожаных поверхностей;
- аллергические проявления на шерсть животных, перья птиц, сезонное цветение растений, домашней пыли, химикаты;
- индивидуальная непереносимость препарата или неадекватный прием лекарственного средства, которые не назначал врач;
- расчесывание кожи вокруг глаз ногтями или иные механические повреждения.
 Покраснение кожи вокруг глаз в этом случае устраняется при полном устранении фактора, который его вызвал. Также пациенту понадобится дополнительная медикаментозная терапия, чтобы устранить красноту.
Покраснение кожи вокруг глаз в этом случае устраняется при полном устранении фактора, который его вызвал. Также пациенту понадобится дополнительная медикаментозная терапия, чтобы устранить красноту.
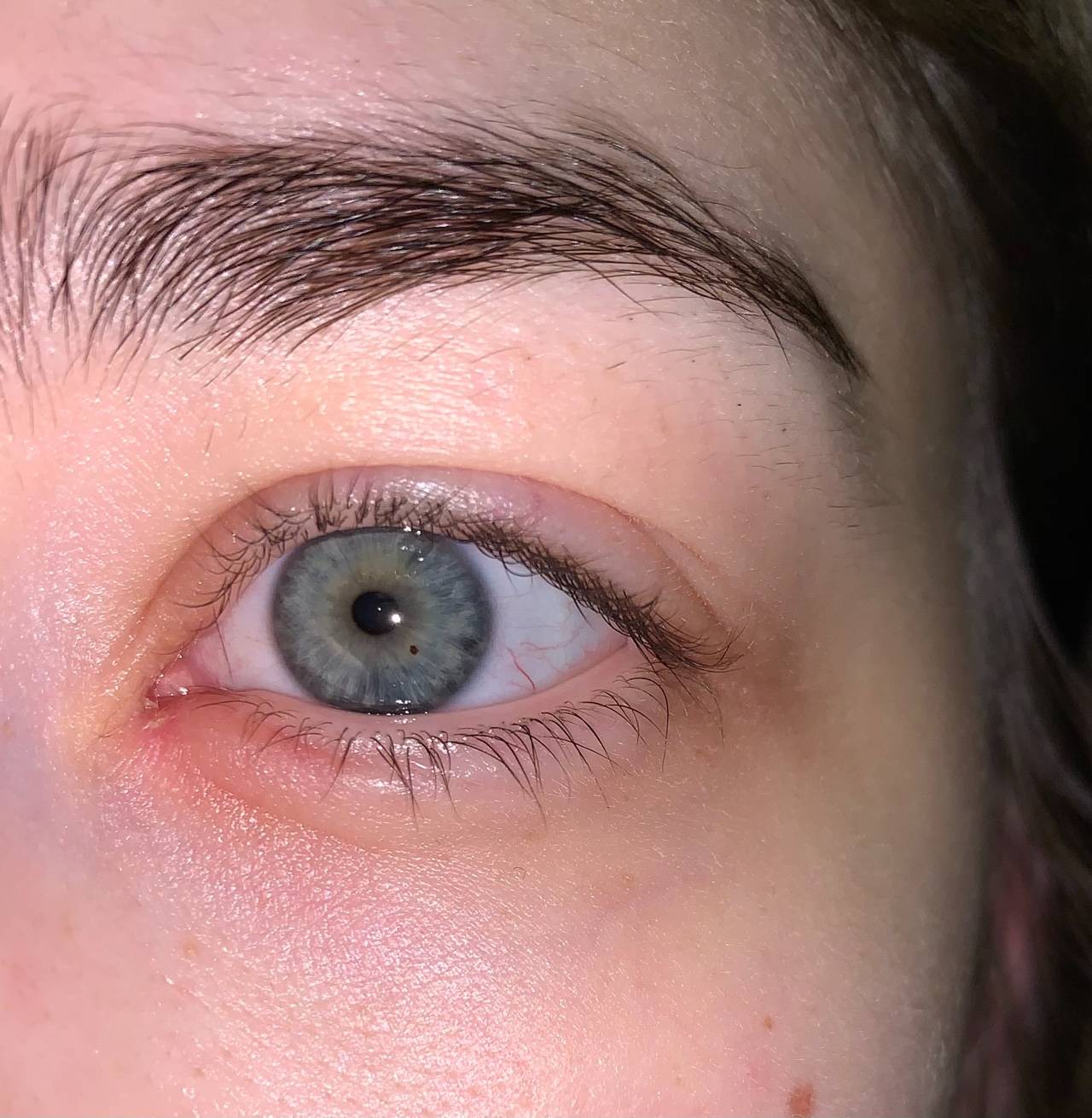
Внутренние
Существуют различных заболевания, при которых может краснеть кожа вокруг глаз:
- патологии печеночной ткани, когда под кожей появляются сосудистые звездочки, в основном на лице;
- размножение патогенного грибка при неадекватной антибиотикотерапии или иммунодефиците у пациента;
- распространение на коже вокруг глаз патогенных бактерий, это может быть стафилококк, стрептококк, хламидиоз, гонококк и другие возбудители;
- действие вирусного агента на весь организм, который по крови переместился в глаза и вызвал воспаление конъюнктивы, роговицы и век (герпес, аденовирус);
- патологии надпочечников, щитовидной железы и другие эндокринные нарушения;
- нарушение метаболизма, например, сахарный диабет;
- дерматологические патологии (дерматит, себорея, розацеа);
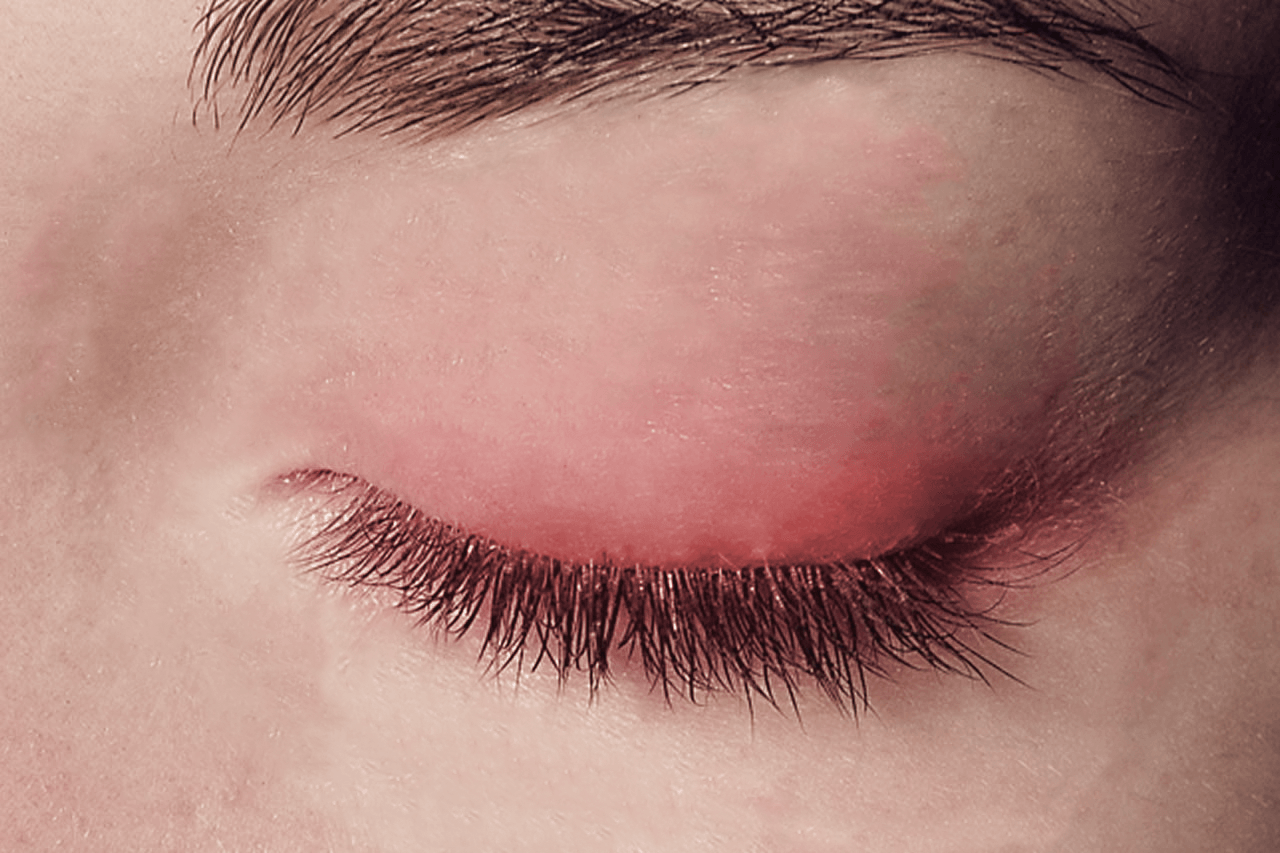
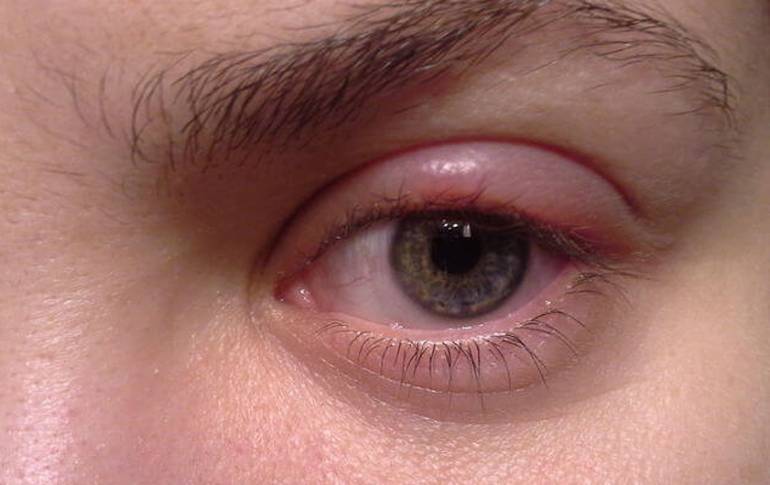
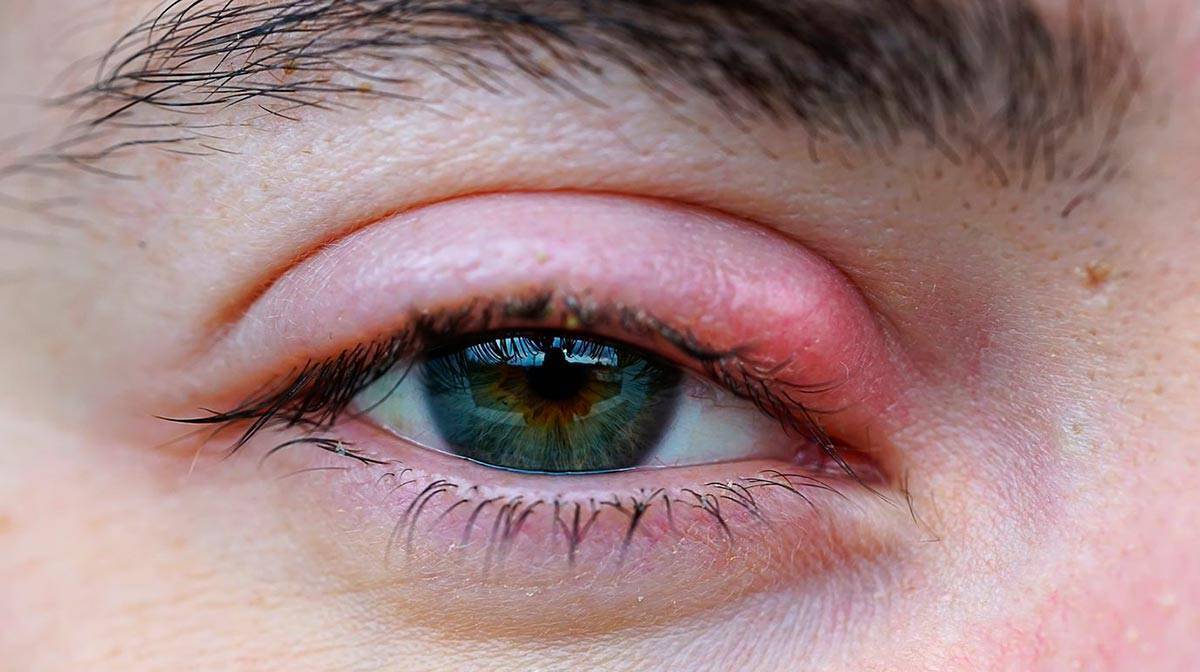
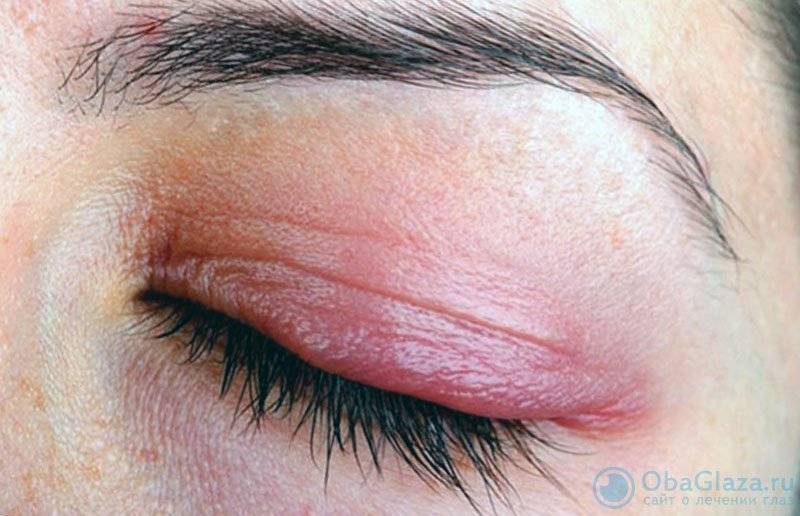
- воспалительные состояния век (блефарит) вследствие воздействия различных негативных факторов (халязион, мейбомит, гнойная инфекция, раздражение);
- повышение артериального давления, которое может произойти только 1 раз или развиться хронически (гипертоническая болезнь).
 Любая из вышеперечисленных патологий требует системного лечения с помощью медикаментозных средств и дополнения народной терапии. Все назначения должны проходить только под контролем врача.
Любая из вышеперечисленных патологий требует системного лечения с помощью медикаментозных средств и дополнения народной терапии. Все назначения должны проходить только под контролем врача.
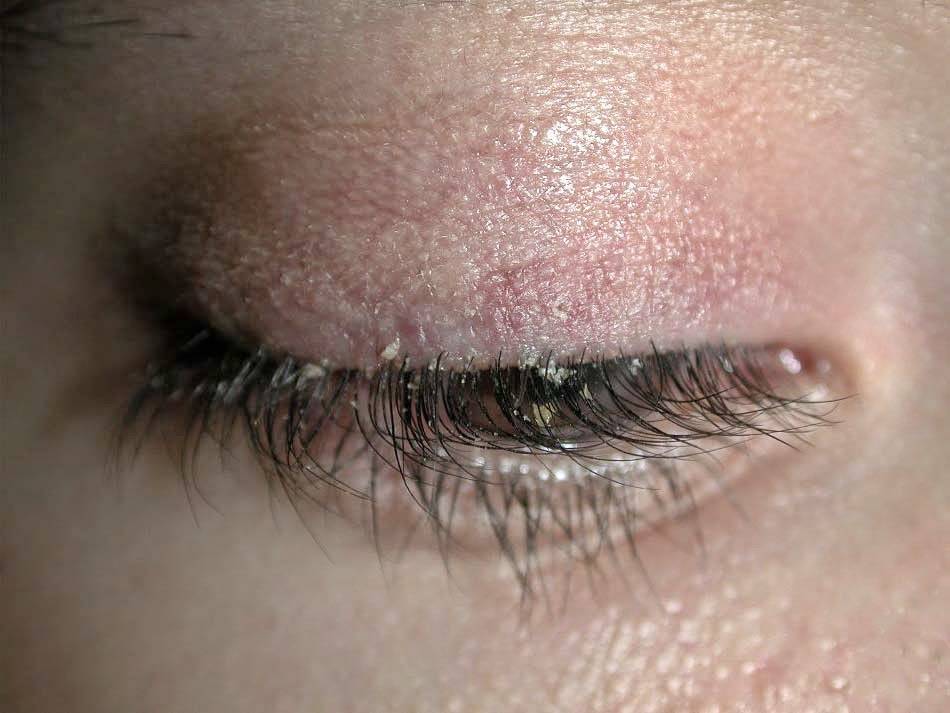
Какие бывают разновидности блефарита?
Две основные формы этого недуга — простая и хроническая. Первая лечится очень быстро. Она не вызывает осложнений. Воспаление может пройти и самостоятельно, если организму удастся за счет иммунитета подавить размножение бактерий. Однако в большинстве случаев блефарит становится хроническим. Связано это обычно с общим состоянием организма. Как было рассказано ранее, есть множество располагающих факторов, которые становятся виновниками воспаления. Если блефарит возникает часто, стоит пройти комплексное обследование. Возможно, причина кроется в какой-то системной патологии.
Есть и другая классификация блефарита. По клиническим признакам он разделяется на следующие типы:
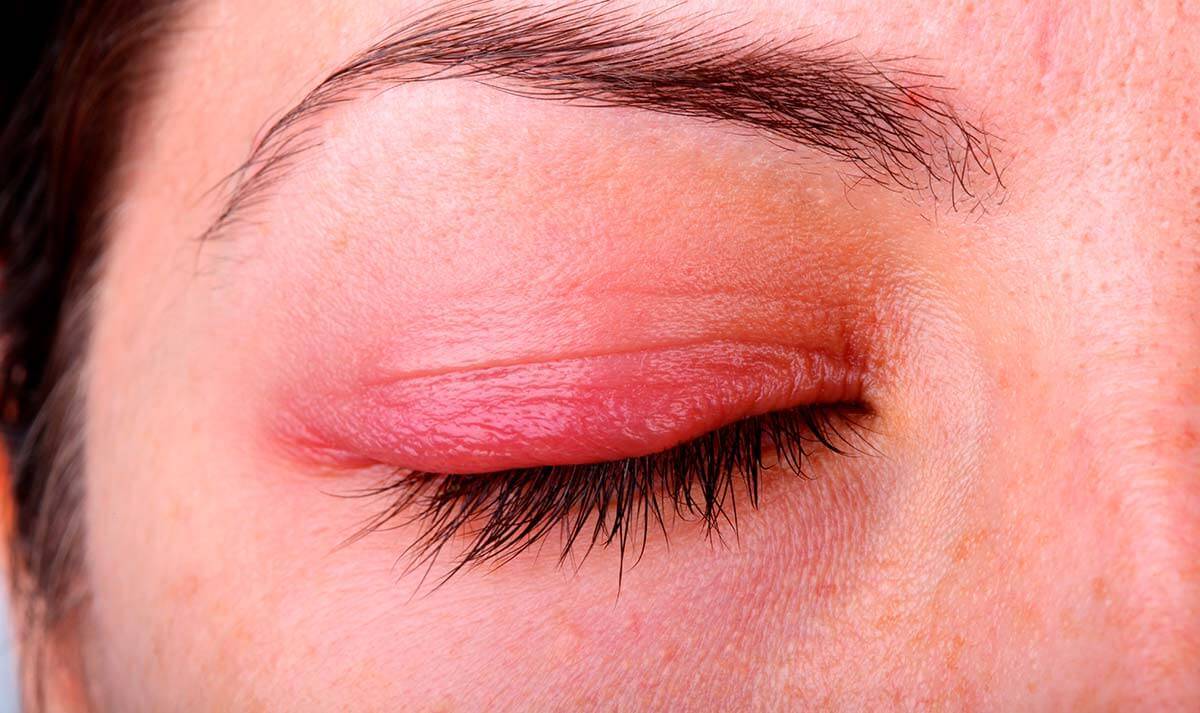
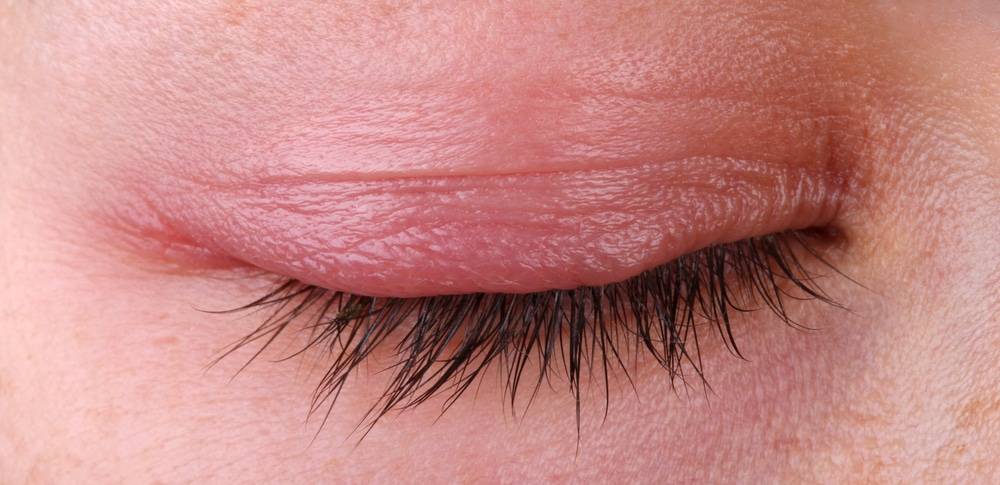
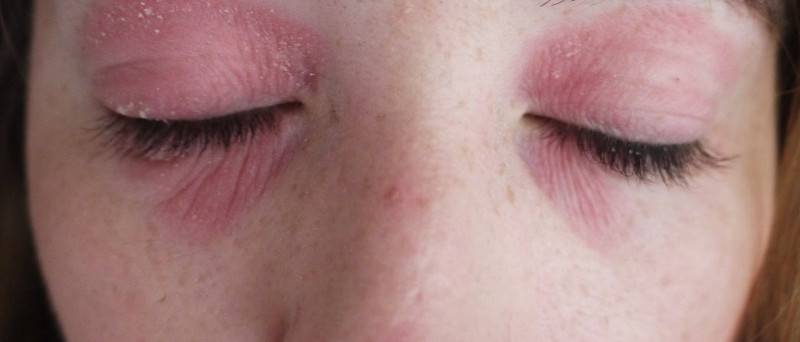
- Чешуйчатый (себорейный). При его возникновении краснеет и пересыхает веко. Постепенно его края утолщаются. У корней ресниц из отмерших эпителиальных клеток и секрета сальных желез формируются желтые и белые чешуйки. Удалить их руками очень сложно. Они очень плотно срастаются с кожей.
- Язвенный. Эта форма блефарита характеризуется наличием воспалительного процесса в волосяных луковицах и волосяном мешочке ресницы. Из выводных протоков выделяется гнойный секрет. На краях век образуются неприятно пахнущие корочки. Их удаление приводит к появлению язв. Они кровоточат, зудят и болят.
- Мейбомиевый. При этой разновидности блефарита выделяется очень много секрета из сальных желез. Они закупориваются. Образуются серо-желтые корки у основания ресниц. Начинается сильное воспаление. Корочка отрывается вместе с ресницами, а из отверстий вытекает гной.
- Блефарит по типу Розацеа (угревой). На веках наблюдаются узелки красного цвета. На них локализуются гнойники. На коже лица около глаз появляются розовые угри (акне).
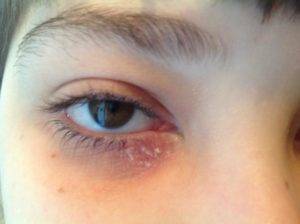
- Демодекозный. Этот блефарит развивается вследствие попадания под кожу век клеща демодекс или железницы угревой. Данные микробы относятся к условно-патогенным. Они обитают на коже всех людей. Заболевание возникает только при увеличении численности популяции клещей и ослабления иммунитета человека. Сопровождается патология сильным зудом, гиперемией век, шелушением кожи, потерей ресниц.
- Аллергический. Как и любая аллергия на глазах, эта форма блефарита проявляется в таких признаках, как слезотечение, светобоязнь, зуд, жжение, расплывчатость изображения, покраснение конъюнктивы.

Блефарит может привести к мадарозу — участкам облысения на веках. Это происходит в результате выпадения ресниц и нарушения их роста. Существуют и другие последствия данного заболевания. Их рассмотрим позже.
Провоцирующие факторы
Специалисты определяют различные причины, вызывающие покраснение кожных покровов вокруг глаз. Среди наиболее распространенных выделяют следующие:
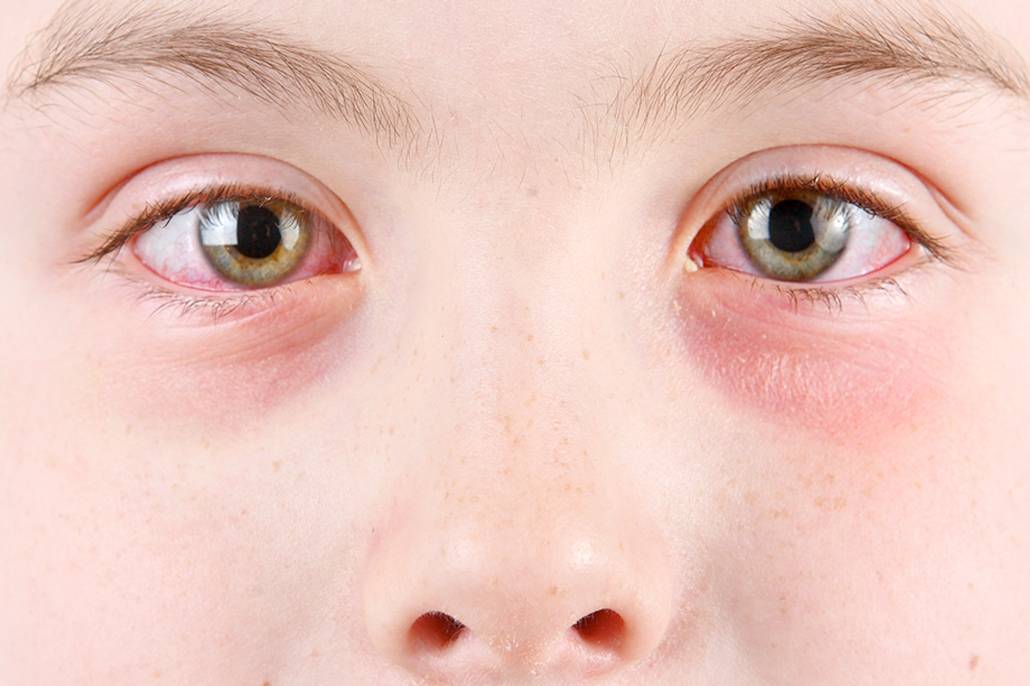
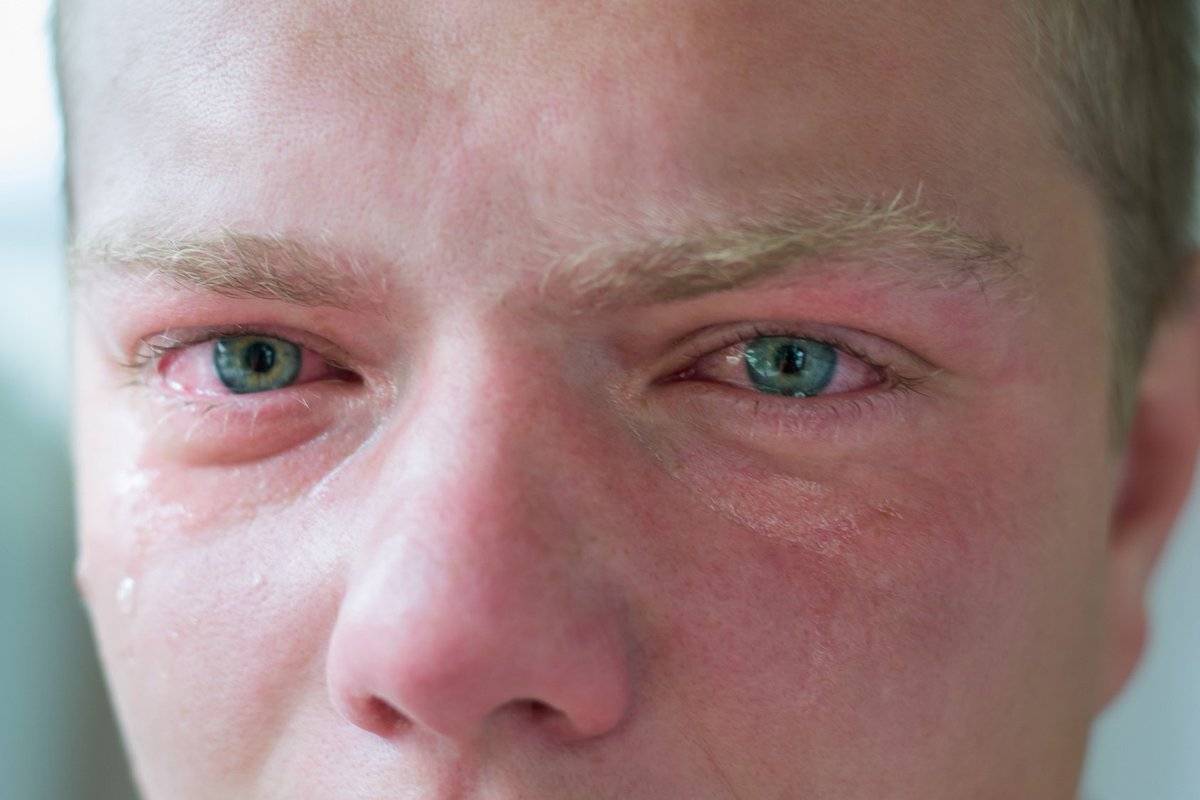
- Наличие аллергических реакций на какое-либо воздействие или вещество. Красные участки кожи в наиболее уязвимой области вокруг глаз – это первые причины аллергии. Проявляются они как экземы, контактные дерматиты или крапивница. Распространяются красные пятна не только в области вокруг глаз. Со временем они могут локализоваться по всему телу. Причины их появления – реакции на средства косметического назначения (тушь, крем, используемый под глазами, тени, карандаш, подводка), продукты питания (цитрусовые, клубника, морепродукты и др.), вода для умывания и питьевая. Еще одним проявлением является аллергический ринит. Это раздражение носовой оболочки, характеризующееся отеком, зудом. Вызывает покраснение глазной области. Факторы, влияющие на это раздражение, следующие: пыльца цветов, шерсть, пыль, волосы. Сначала врач устанавливает причину заболевания, на какой компонент идет реакция, а затем назначает препараты. Если вовремя не начать лечение, аллергия может привести к развитию серьезных заболеваний, таких как бронхиальная астма, атопический дерматит.
- Раздражения, обусловленные действием окружающей среды. Очень часто площадь под глазами краснеет из-за сильного ветра, мороза, снега, солнца. В этих случаях необходимо защитить эти участки с помощью шарфа, капюшона, воротника, солнцезащитных очков.

Народные средства для кожи вокруг глаз
- Периоральный дерматит – болезнь, вызывающая покраснение участков области под глазами, рта и носа. На месте воспаления возникает чувство жжения и шелушение. Это реакция на применение кортикостероидных мазей и капель. Страдают им в большей степени девушки. При первых симптомах необходимо сразу отказаться от применения таких мазей, обратиться к врачу, который назначит антибиотики. Воспаление уменьшается при использовании кремов с цинком.
- Розацеа – хроническое заболевание, вызывающее покраснение, круги в глазной области. Характеризуется сыпью, жжением, слезоточивостью, присутствием инородных предметов. Причины, провоцирующие эту болезнь – действие солнечных лучей, резкая перемена температуры окружающей среды, употребление алкогольных напитков, неправильное питание. Назначается для лечения антибиотик и крем, имеющие в составе оксиды цинка.
- Инфекции – красные глаза, образуются под воздействием бактерий и микроорганизмов, провоцирующих заболевания. К ним относят грипп, конъюнктивит, ОРВИ, лишаи, ветрянку, корь, скарлатину и др. Покраснение может распространиться и на другие участки тела. Воспаление слизистой оболочки глаза – это серьезное заболевание, которое возникает под действием бактерий. Его необходимо сразу лечить. В некоторых случаях врач назначает препараты их фармакологической группы: интерфероны, различные мази и капли с антибиотиками.
- Бытовое воздействие. Обусловлено спецификой работы (длительное пребывание за компьютером) – недосыпы и переутомления вызывают красные круги под глазами.
- Укусы насекомыми.
- Неправильно подобранные средства ухода, последствия косметических процедур.
Сбои в работе организма. Круги под глазами и краснота могут быть следствием эндокринологических заболеваний, дисбактериоза, авитаминоза, работы желудочно-кишечного тракта.
Причины и лечение
Покраснение кожи вокруг глаз образуется в результате воздействия эндогенных и экзогенных факторов. Экзогенные источники — косметические средства, аллергены различной этиологии, слишком высокая или низкая температура окружающей среды, механические воздействия на нежную кожу глаз, пагубные привычки, отсутствие полноценного сна. Эндогенный фактор является внутренним, то есть проявляется при нарушении работы систем организма.
Болезни, признаком которых могут стать красные веки:
- блефарит;
- конъюнктивит;
- контагиозный моллюск;
- ячмень;
- демодекоз;
- аллергия;
- болезни эндокринной системы, воспалительного характера;
- нарушение работы желудочно-кишечного тракта.
Установление принципов профилактики и излечения недуга требует нахождения фактора, вызвавшего подобную реакцию организма. При аллергическом процессе устранить покраснение глазных век можно посредством исключения аллергена, закапывания глаз Визином, примочками холодного компресса на 20 минут из ромашки, шалфея или мелиссы.

К числу лекарственных препаратов, применяемых от аллергических реакций можно отнести Супрастин, Цетиризин, Лоратадин.
Когда краснота век опосредована инфекционным возбудителем, специалист назначает антибактериальные, противовирусные препараты, все зависит от рода возбудителя.
Внезапное покраснение кожи вокруг глаз свидетельствует о дисбалансе в организме, поэтому требуется обратиться к специалисту, чтобы получить точную информацию о причине возникновения и терапии недуга.
Народные рецепты лечения шелушения и покраснения кожи век
Народные методы целесообразно использовать для устранения покраснения и шелушения век, которое вызвано климатическими факторами, усталостью, некачественной косметикой или возрастными процессами, происходящими в коже.
При наличии заболеваний, вызванных патогенными микроорганизмами, народные средства могут применяться лишь в качестве вспомогательной терапии в комплексе с фармакологическими препаратами.
Устранить шелушение поможет маска из равных частей сливочного масла и банана.
Масло лучше приготовить самостоятельно, чтобы в нем содержались только натуральные компоненты и отсутствовали консерванты, красители, растительные ингредиенты и соль.
Если нет аллергии, то в маску можно добавить 0,5 ч. л. акациевого меда. Все ингредиенты следует тщательно смешать, нанести на кожу век и оставить на 20-30 минут. После этого средство необходимо аккуратно смыть теплой кипяченой водой.
С этой целью следует поместить 1 ст. л. измельченной травы в керамическую или стеклянную емкость, залить 250 мл кипятка, закрыть и дать настояться в течение 40-60 минут.
Затем необходимо процедить раствор, смочить им ватные диски и наложить на веки, оставив на 15-20 минут. Данную процедуру следует повторять 2-3 раза в день в течение недели.
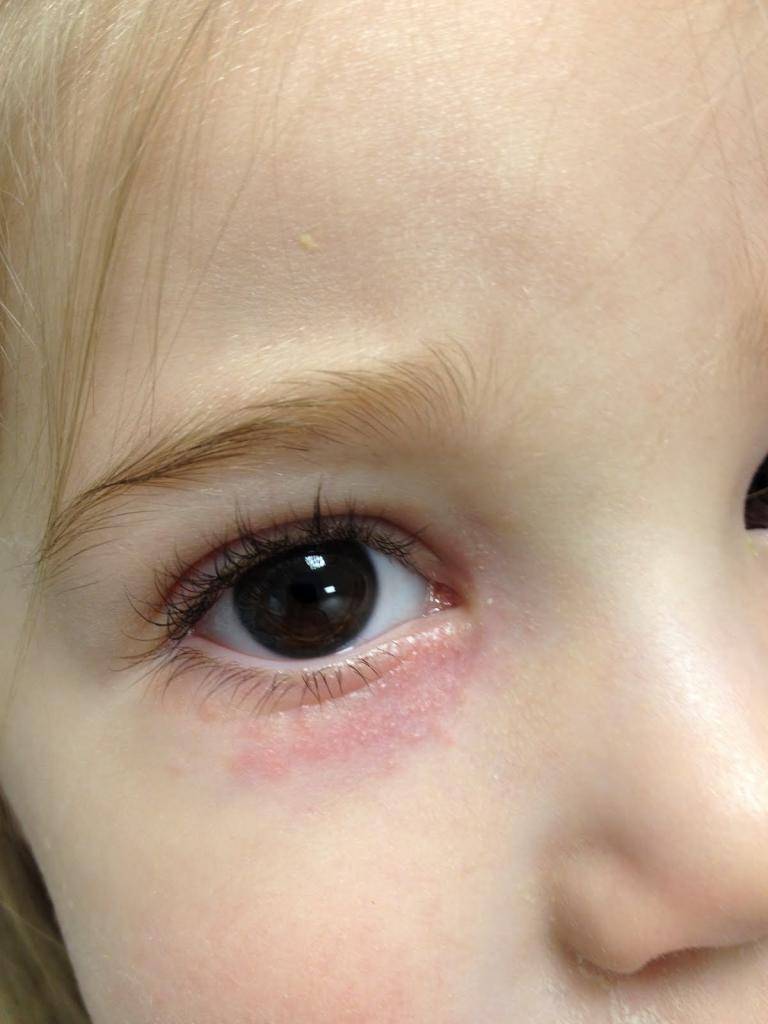
Причины шелушения вокруг глаз
Для определения причины, по которой появилось шелушение вокруг глаз, врач должен подробно опросить пациента и выяснить, когда возникли неприятные симптомы. Во время визуального обследования определяется форма пятен, их выраженность и локализация возле глаз. Если после этого не получается поставить точный диагноз, назначаются дополнительные анализы. Различают внутренние и внешние причины, из-за которых возникло вокруг глаз покраснение и шелушение.
К факторам влияния внешней среды относятся:
- долгое сидение за монитором компьютера;
- укусы насекомых;
- инфекции;
- перемена климата;
- травмы глаз;
- ношение линз;
- обветривание кожи;
- аллергия на косметику, шерсть животных, пыльцу, бытовую химию.
Если зона вокруг глаз стала сухой и шелушится из-за авитаминоза, индивидуальной реакции организма на употребление медицинских препаратов, некачественных продуктов или заболеваний пищеварительного тракта, то принято говорить о внутренней причине раздражения. В некоторых случаях покраснение и шелушение возле глаз говорит об эмоциональном перенапряжении человека, которое проявляется необычным образом.

Демодекс
Микроорганизм под названием демодекс, или ресничный клещ, обитает в подкожном слое даже у здоровых людей, годами никак себя не проявляя. Размеры паразита составляют десятые части миллиметра, поэтому без специального оборудования его рассмотреть невозможно. Клещ передается от одного человека к другому и поражает участки на теле, где кожа тоньше.
Часто он приводит к тому, что шелушится кожа вокруг глаз, появляется сухость и покраснение, ресницы склеиваются. Для того, чтобы точно установить или исключить присутствие ресничного клеща, необходимо взять соскоб с пораженной области. Анализ проводится в лаборатории под микроскопом. После выявления паразита врач назначает лечение. Современные мази от демодекоза помогают парализовать, уничтожить клеща, снять воспаление.
Аллергические реакции
Люди, страдающие от аллергии, часто не подозревают о своем недуге. Он может проявляться у взрослого и ребенка, как кашель, насморк, трещины в уголках глаз, аллергическое шелушение кожи. При появлении таких симптомов рекомендуется сразу же обратиться к аллергологу. Самое сложное в этой ситуации – выявить аллерген, ставший причиной реакции. Для этого назначают полное обследование со сдачей анализов крови и мочи.
Однако еще до того, как будут готовы результаты обследования, нужно исключить все вероятные причины, по которым сохнет кожа вокруг глаз. Факторами, влияющими на аллергию, могут стать:
- некачественная косметика;
- лекарственные препараты;
- пыльца растений;
- реакция на пищевые продукты;
- температурные перепады.
Инфекционные заболевания
Часто подобные симптомы связаны с перенесенными вирусными заболеваниями, которые передаются от одного человека к другому. Они приводят к тому, что поражается весь организм, осложнение переходит на глазки и кожу вокруг них. В этот список входят:
- ОРЗ;
- корь;
- грипп;
- краснуха.
После того, как эти болезни проходят, сухость вокруг глаз тоже исчезает, поэтому врачи советуют установить источник проблемы и устранить его. Если шелушение началось из-за инфекции глаз, то нужно срочно проконсультироваться у окулиста, чтобы воспаление не перешло в хроническую форму и не привело к слепоте. К инфекционным глазным заболеваниям относятся:
- блефарит;
- конъюнктивит;
- демодекс;
- ячмень;
- герпес на глазу;
- другие грибковые инфекции.
Когда причиной болезни становятся бактерии, нужно искать источник, чтобы избежать повторного заражения. Человек может заразиться вследствие контакта с другими людьми, животными. Блефарит и ячмень вызывает золотистый стафилококк, который присутствует на коже в скрытой форме. Риску заражения подвержены люди со слабым иммунитетом, не соблюдающие гигиену глаз.
Заболевания кишечника
- гастрит;
- дисбактериоз кишечника;
- хронический запор;
- нарушение всасываемости пищи.
Фактором, влияющим на образования сухой кожи и покраснения вокруг глаз, является неправильное питание, когда человек злоупотребляет жирной и жареной пищей, ест еду, приготовленную в фаст-фуде. В этом случае в организм попадают вредные канцерогены и токсины. Они выбрасывают в кровь отравляющие вещества, которые вызывают аллергию на коже. Такие же проявления беспокоят, если в рационе не хватает витаминов группы В и А, а так же из-за обезвоживания организма.
Возможные заболевания
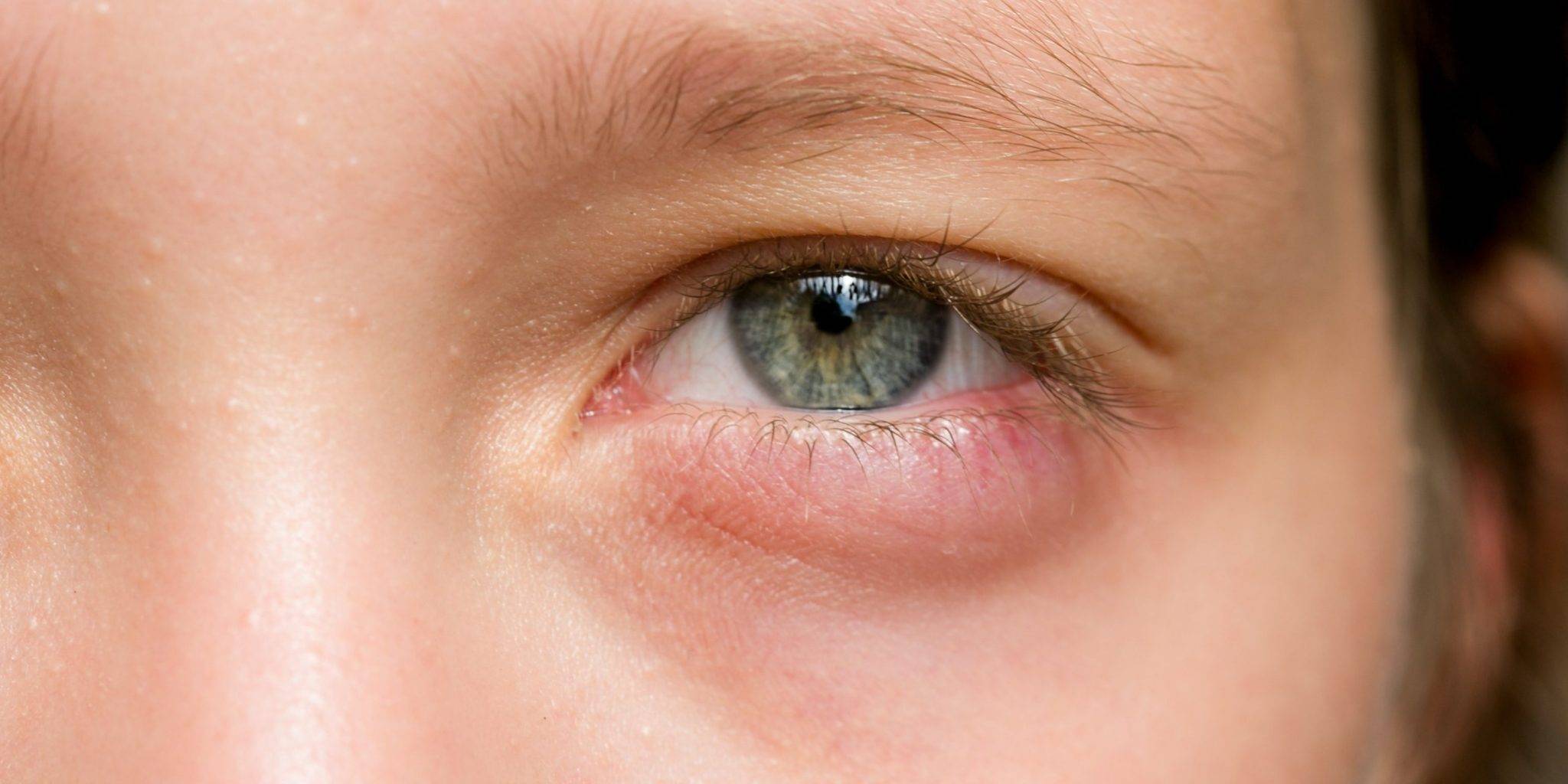
Покраснение кожи век вызывают различные офтальмологические заболевания. Рассмотрим основные:
- Конъюнктивит – сопровождается воспалением, выделением гноя. Один из симптомов конъюнктивита – зуд.
- Блефарит– инфекционная патология, для которой характерно покраснение кожи век, зуд и отек
- Мейбомит – «народное» название ячмень. Появляется и у детей, и у взрослых.
- Демодекс – зуд особенно выражен на линии роста ресниц, на веках также отмечаются характерные высыпания.
Все перечисленные патологии требуют специфического лечения, поэтому при покраснении кожи вокруг глаз сначала исключите их наличие, а только потом ищите аллергены, витамины и так далее.
Лечение болезни
При аллергии покраснение кожи под глазами устраняется после выявления аллергена. В таком случае его нужно устранить из обихода заболевшего. При аллергии можно принимать антигистаминные препараты, кортикостероиды или разнообразные кремы.
Лечение назначит дерматолог или аллерголог после тщательного обследования. Для лечения аллергического ринита назначают стабилизаторы мембран тучных клеток и антихолинергические препараты, поскольку при рините в кровь попадает множество химических соединений в совокупности с гистамином. Это и приводит к негативному процессу.
Чтобы избежать воспалительного недуга после пребывания на холоде или жаре, следует тщательно оберегать кожу вокруг глаз с помощью шарфа, капюшона или солнцезащитных очков в зависимости от погоды.
- При дерматите кожу вокруг глаз тщательно увлажняют кремами со смесью цинка и антибиотиков. Многие из них дополнительно снимают воспаления, неприятные ощущения и сухость. При таком заболевании противопоказаны кортикостероидные мази.
- Розацеа обязательно лечится под наблюдением врачей, поскольку компонентами лечения раздражения на глазах являются антибиотики, иммуномодуляторы и кремы с оксидом цинка.
- При блефарите пациент должен обратиться к офтальмологу, который назначит ряд анализов и дополнительных исследований. Терапия будет длительной. Она состоит из комплекса различных мазей, антибиотиков и антигистаминных препаратов.
Важную роль играет гигиена век и области под глазом. Лечащий врач должен продемонстрировать, как правильно удалять чешуйки и корочки, процесс обработки пораженной области. Дополнительно назначаются массаж век и соблюдение диеты на время терапии.
Конъюнктивит — заразная болезнь, поэтому важно тщательно соблюдать все правила гигиены и обязательно завести индивидуальные предметы туалета. Раздражение вокруг глаз снимается различными антигистаминными препаратами в виде таблеток, мазей или сиропов для детей
При более запущенных случаях заболевания помогают капли со стероидами, но они наносят существенный вред всему организму, часто вызывают сухость слизистой. Их применение должно быть минимальным.
У детей такие покраснения могут быть вызваны синдромом сухого глаза. Он проявляется во время первых дней в школе. В такой период часто чешется глаз, поскольку не привыкший к сильным нагрузкам ребенок вынужден постоянно писать, читать и напрягать зрение.
Кроме того, во время работы у доски пыль от мела часто попадает в глаза. Нужно приучить ребенка меньше прикасаться к лицу, особенно грязными руками. Отек глаз — неприятный признак, поэтому стоит узнать все профилактические меры.
Некоторые способы лечения
Когда чешется глаз или кожа вокруг, любые неудачные попытки самолечения могут привести не только к испорченной внешности, но даже к потере зрения. При аллергии, лечение направлено на устранение контакта с аллергеном и подавлении аллергической реакции антигистаминными средствами разных поколений (Тавегил, Зиртек). Иногда на кожу вокруг глаз воздействуют кремами, содержащими легкие кортикостероиды, например, Адвантамом. При аллергическом конъюнктивите закапывают в глаза такие препараты, как Лекролин, Опатанол.
Для лечения демодекоза значимо соблюдение гигиены глаз: веки очищают от выделений клещей при помощи ватной палочки, смоченной спиртовым раствором. На их края наносят препараты в форме мазей, например, Демалан или Блефарогель, назначенные врачом. При запущенной форме заболевания прописывают антибактериальные глазные капли: Левомецитин, Тобрекс. Заразность заболевания требует дезинфекции постельного белья и одежды, чтобы исключить самозаражение.
Лечение воспалительных заболеваний глаз начинается с санитарно-гигиенических процедур. Кожа век обрабатывается антисептическими растворами, при начальной стадии ячменя центральную точку смачивают медицинским спиртом, при блефарите снимаются чешуйки кожи и корочки гноя
Эти операции требуют осторожности, чтобы не обжечь слизистую и саму роговицу глаза неловким движением. Блефариты и ячмень могут потребовать антибиотиков в виде мазей и капель, за край века закапывают растворы альбуцида и новокаина
httpss://www.youtube.com/watch?v=SxfjJGrVlrc
Несмотря на большой объём информации о симптомах и способах лечения офтальмологических и прочих болезней, вызывающих зуд, не стоит полагаться только на эти сведения и заниматься самодиагностикой. Ошибкой станет переход заболевания в хроническую форму, а может быть и потеря зрения. Поэтому нет нужды откладывать посещение терапевта или окулиста для уточнения причин зуда.
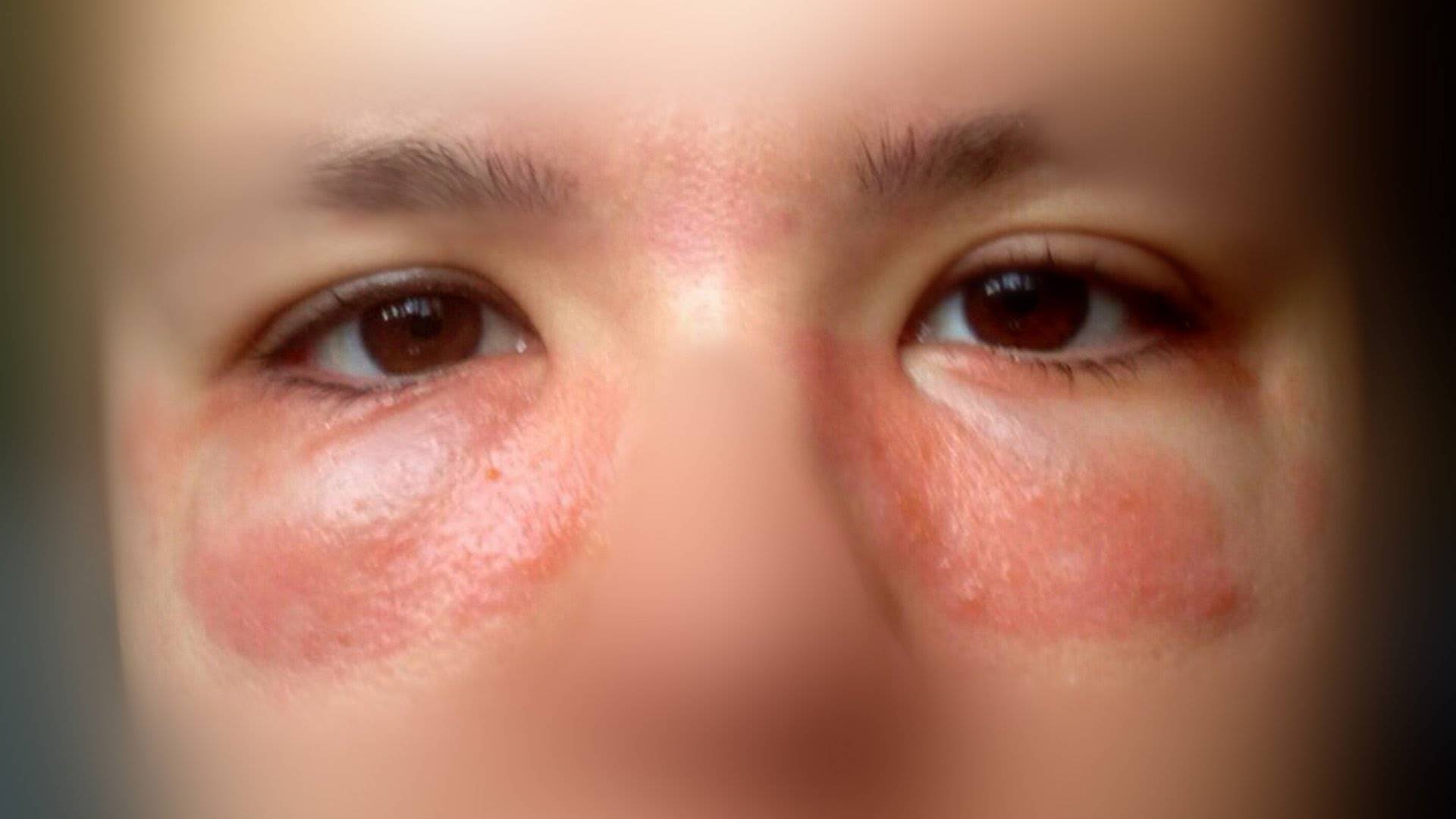
Сопутствующие симптомы
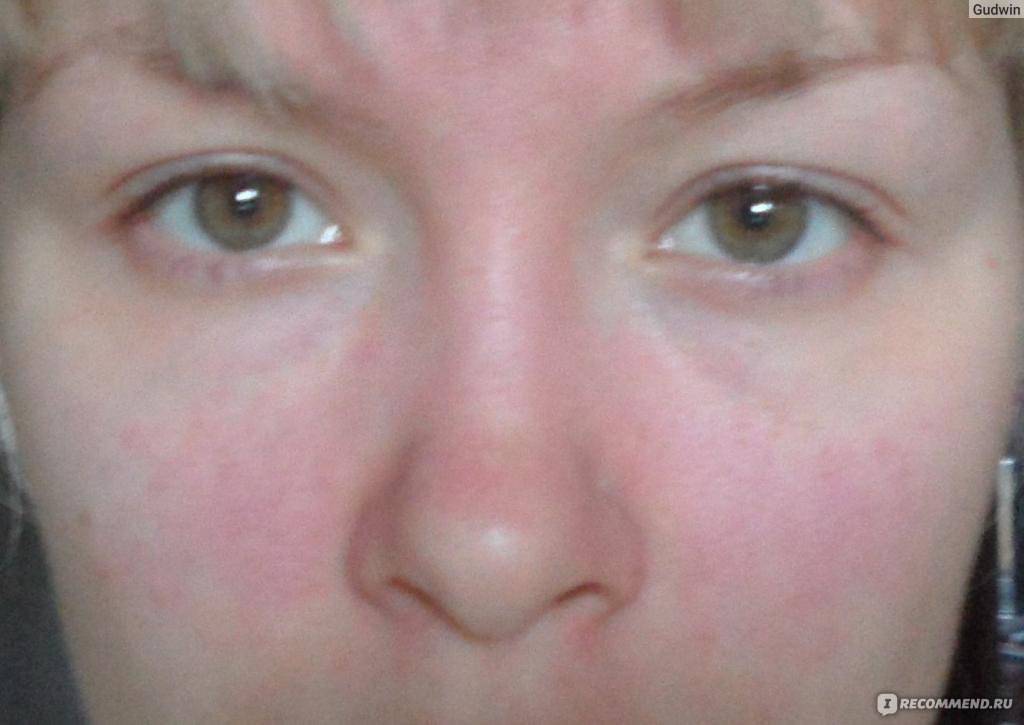
В зависимости от того, чем именно обусловлено появление гиперемии, ее симптомы могут различаться.
Но к общим признакам заболевания можно отнести:
- Появление красных, иногда багровых пятен в области щек и носа.
- Выраженный отек лица (одутловатость).
- Возможный зуд, ощущение жжения.
- Повышение температуры в местах поражения кожного покрова, жар.
Появление гиперемии может быть указывать на наличие более серьезных проблем в организме. Если гиперемия в верхней части туловища сопровождается лихорадкой, усиленным потооделением, кашлем и острой болью в груди это может указывать на крупозную пневмонию. У мужчин гиперемия может проявляться как симптом заболевания «розацеа». При кишечных расстройствах гиперемия сопровождается чувством боли в животе, тошнотой, диареей и запором. В редких случаях гиперемия указывает на панкреатит, в этой ситуации она сопровождается увеличением размеров фатерова соска и отечностью его слизистой.
В любом случае, при длительном покраснении кожи нужно обратиться к дерматологу для выяснения причин и постановки диагноза.
Демодекоз
Нередко лечение воспалительных процессов на коже проводится неправильно. Многие используют лекарства, которые были назначены друзьям или знакомым, при этом не получают лечебного эффекта. Первое, что нужно сделать, если покраснела кожа или появилась сыпь в уголках глаз, ‒ это обратиться за консультацией к дерматологу. Такие симптомы могут свидетельствовать о развитии демодекоза – заболевания, которое развивается из-за поражения эпидермиса клещом рода «демодекс».
Заболевание может проявиться на любых участках эпидермиса. Но излюбленным местом клеща являются волосяные луковицы на лице, в частности, область роста ресниц. Ярким признаком патологического процесса является сильный зуд, который особенно выражен в ночное время. От клеща не удается избавиться без специального лечения. Жизненный цикл паразита составляет несколько недель. За это время самка успевает отложить десятки яиц. Затем клещ погибает и разлагается в волосяных фолликулах, что является предрасполагающим фактором для развития вторичной инфекции.

Интересным является тот факт, что клещ демодекс находится на теле у 90% населения. При этом неприятные проявления заболевания обнаруживаются далеко не у всех. Пусковой механизм заболевания на сегодняшний день не известен. Однако было замечено, что люди со сниженным иммунитетом сталкиваются с проблемой гораздо чаще. В группу риска попадают беременные женщины, А также люди с хроническими заболеваниями. В теплой среде клещ размножается быстрее. Появляется больше шансов заболеть у людей, которые увлекаются саунами, банями и солярием.
Гораздо чаще с демодекозом сталкиваются женщины средних лет. Связано это с особенностью использования уходовой косметики. Дело в том, что питательные вещества, содержащиеся в кремах, являются излюбленной едой паразитов. Используя увлажняющие средства из баночки, женщины ежедневно заносят миллионы патогенных микроорганизмов в крем. Затем это средство наносится на лицо.
Лечение демодекоза
Как и в предыдущем случае, если появились неприятные симптомы, стоит записаться на прием к дерматологу. Предварительно врач сможет поставить диагноз уже после первого осмотра пациента. Если кожа вокруг глаз покраснела и на ней появился зуд, это говорит в пользу демодекоза. Подтвердить диагноз позволяют лабораторные анализы. Для выявления паразитов специалист исследует удаленные ресницы больного под микроскопом.
Для полного излечения заболевания приходится пройти продолжительный курс терапии (не менее 8 недель). Если красная кожа наблюдается только на области вокруг глаз, лечение может проводить офтальмолог. В основе терапии лежит применение противоклещевых препаратов. Хорошие результаты показывает цинко-ихтиоловая паста. Кроме того, в составе комплексной терапии используются препараты, ускоряющие регенерацию, снижающие выработку кожного сала. Если к пораженной области присоединилась бактериальная инфекция, дополнительно назначаются антибиотики.
Лечение
Лечебная тактика зависит от факторов, по которым под глазами появились красные пятна. Если причина — недосыпание, усталость, курение или злоупотребление алкоголем, их можно устранить самостоятельно.
Меньше курить, свести употребление алкоголя к минимуму, спать не менее 8 часов в сутки и делать небольшие перерывы в работе, чтобы сильно не уставать.
Стрессовое состояние лечат седативными препаратами, некоторым пациентам помогают прогулки на свежем воздухе, душевный разговор с близким человеком или общение с профессионалом — психологом.
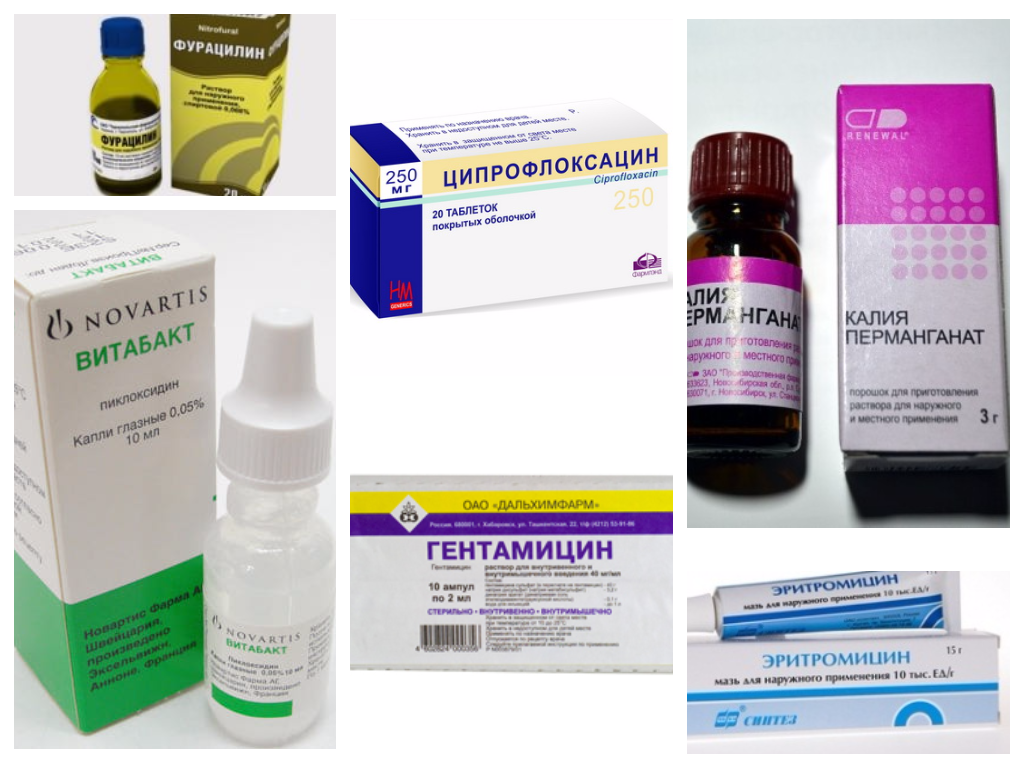
Аптечные препараты
 Медикаменты прописывают в зависимости от обнаруженной причины. Вылечив заболевание, приведшее к красным пятнам и шелушению, получится избавиться от данных симптомов. Для облегчения состояния назначают мази и крема, которые позволят быстрее устранить покраснение и ускорить заживление кожного покрова.
Медикаменты прописывают в зависимости от обнаруженной причины. Вылечив заболевание, приведшее к красным пятнам и шелушению, получится избавиться от данных симптомов. Для облегчения состояния назначают мази и крема, которые позволят быстрее устранить покраснение и ускорить заживление кожного покрова.
Итак, лечение в зависимости от причины:
- Экзема. Применяют мази с кортикостероидами. Рекомендуется использовать препараты с невысокой концентрацией активного компонента. При одновременном развитии инфекции прописывают пероральные антибиотики. Прикладывают примочки из свинцовой воды, борной кислоты и средства Бурова. Эффективны мази с цинком — Сибикорт, Дерматол, Лоринден.
- Гельминтоз у детей. Назначают лекарственные средства, способные убить гельминтов. Это Немозол и Пирантел.
- Ксероз кожи. Лечение заключается в улучшении гидратации кожи. Периорбитальную область следует увлажнять и смазывать защищающими составами. Лучшего увлажнения можно добиться при использовании Глико-Глицерола и Церамида-3.
- Аллергия. Лечится сосудосуживающими каплями — Визин, Окуметил, кортикостероидами — Максидекс, противовоспалительными каплями — Акьюлар, негормональными и гормональными мазями — Псило-бальзам, Синафлан, Декса-Гентамицин.
- Солнечный ожог. Эффективными считаются Д-Пантенол, Фенистил, цинковая мазь, Биофлорин. Нельзя допускать попадания мазей в глаза.
Народные рецепты
При экземе рекомендуется использовать холодные компрессы. Этот способ подойдет при любом заболевании, сопровождающимся покраснением и шелушением. Он не способствует развитию инфекции, но использовать нельзя лица с сильно чувствительной кожей или тонкой кожей под глазами.
В воду для холодного компресса добавляют масла или отвары на основе трав. Они помогут снять воспаление и зуд.
 Облегчить воспаление, связанное с аллергической реакцией поможет молоко. Можно заморозить его в виде кубиков и смазывать область под глазами. Нельзя использовать уксус при аллергических высыпаниях под глазами, лучше приготовить травяной настой на основе ромашки, календулы, шалфея или душицы.
Облегчить воспаление, связанное с аллергической реакцией поможет молоко. Можно заморозить его в виде кубиков и смазывать область под глазами. Нельзя использовать уксус при аллергических высыпаниях под глазами, лучше приготовить травяной настой на основе ромашки, календулы, шалфея или душицы.
Если причина в проблемах кожи, используют сырой картофель. Овощ разрезают пополам и прикладывают к поврежденному участку. Можно натереть на терке и сделать компресс.
Отлично с проблемой покраснения и шелушения справляется огурец. Натереть на мелкой терке и сделать примочку. Сок не выливать, им смазывать область под глазами при необходимости.
Лучшим из всех народных методов считают семена укропа. Их помещают в мешочек, опускают в воду на пару минут. Воду используют для примочек, компрессов. Утром и вечером полученное средство применяют вместо обычной воды для умывания.
Полезные советы
СОВЕТ №1
Избегайте использования косметических средств, которые могут вызвать раздражение кожи вокруг глаз, таких как макияж, крема или маски для лица с агрессивными химическими компонентами.
СОВЕТ №2
Наносите холодные компрессы на область вокруг глаз, чтобы снять покраснение и уменьшить отечность. Для этого можно использовать холодные ложки, замороженные горошинки или специальные гелевые маски для глаз.
СОВЕТ №3
Попробуйте использовать натуральные средства, такие как чайные компрессы или маски из огурца, которые могут помочь снять покраснение и успокоить раздраженную кожу вокруг глаз.
Народная терапия
Круги, отеки, краснота под глазами приносят косметический дефект. Для их лечения и профилактики хорошо использовать народные средства. Очень хорошо действует на кожу под глазами нашинкованная петрушка. Из марли делаются мешочки и прикладываются на 20 мин. Эффективно использовать народные средства из ромашки. Причины возникновения бытовых покраснений и раздражений на факторы окружающей среды ее отвары снимают лучше всех. Она помогает снять отечность и круги под глазами. Можно использовать отвары из укропа и его семян.
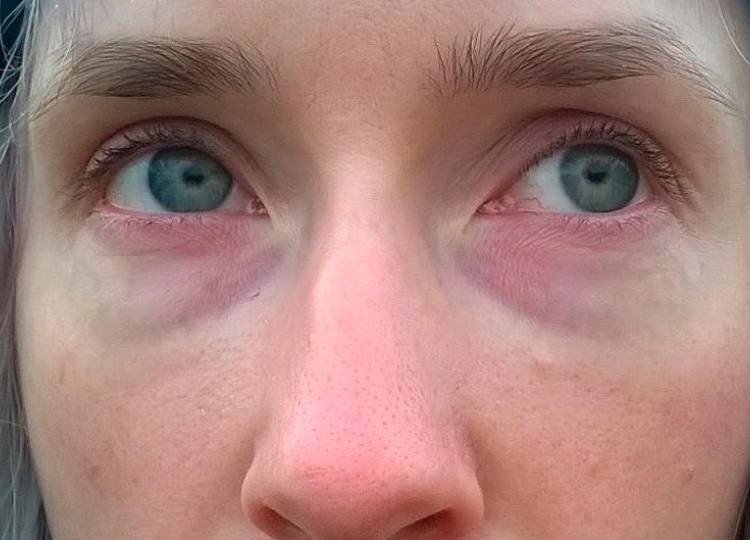
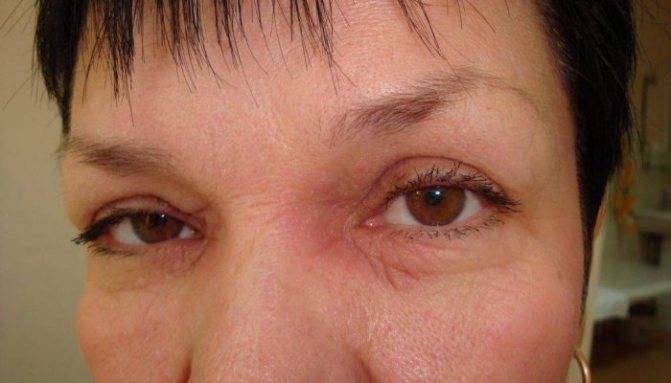
Каждый человек хотя бы раз в жизни наблюдал покраснение кожи вокруг глаз. Проблема связана с тем, что сосуды расположены близко к поверхности и легко повреждаются.
Об основных причинах и способах лечения поговорим в этой статье вместе с обаглаза.ру.
Невоспалительное шелушение верхнего или нижнего века
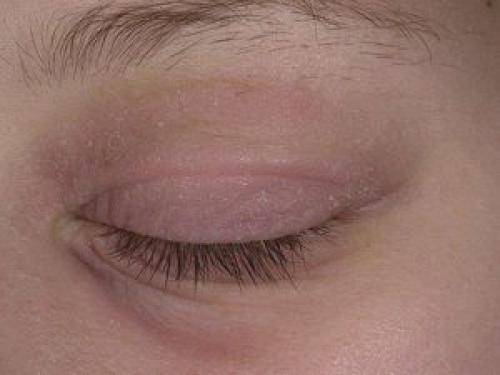
На невоспалительную природу отёка век указывают следующие признаки:
- повышенная бледность, иногда даже синюшность лица;
- ткани бледные, температура не повышена;
- отёк развивается на обоих глазах;
- припухлость наиболее выражена утром, в течение дня постепенно спадает, хотя не всегда исчезает полностью.
Важно! Как и у отёков воспалительного характера, этот тип, сопровождается асцитом и отёками ног. Утренние припухлости век появляются систематически или от случая к случаю
Утренние припухлости век появляются систематически или от случая к случаю.
Возникновение говорит о нарушениях рациона и питьевого режима, употребление неподходящей косметики, неправильном образе жизни, частой работе по ночам.
После устранения основной причины такие отёки уходят сами, без использования специальных средств.
Скорому избавлению от припухлостей способствует холодный компресс на веки, лимфодренажный массаж.
Если глаза отекают и чешутся постоянно
Если утренний отёк уже стал постоянным явлением, это говорит о болезнях:
- сердечнососудистого аппарата;
- эндокринной, пищеварительной, мочевыделительной систем.
Требуется обследование, чтобы выявить основной недуг и назначить лечение. Для устранения отёчности и зуда глаз прописывают диуретики (Торасемид, Фурасемид, Этакриновую кислоту).
При жалобах пациента на отёки невоспалительного характера врач делает упор на выявление причины. Часто опухшие и зудящие глаза свидетельствуют о злоупотреблении пациентом напитками, острой и солёной пищей. Но иногда отёк является симптомом опухоли, в частности — плоскоклеточного рака. Даже если причина кажется очевидной, точный диагноз определит исключительно специалист.