Введение
В основном язвенные проявления возникают на нижних конечностях. Но бывают случаи, когда язвочки появляются на разных участках тела, слизистой. Некоторые люди путают такие проявления с ранами. Чтобы отличить их, следует рассмотреть такие особенности, чтобы понять, что делать впоследствии для их удаления:
- болезнь имеет рецидивирующий характер, не проходит долго;
- не происходит заживления тканей, наблюдается их потеря;
- после заживления образует глубокий рубец.
Важно определить заболевание на ранней стадии, чтобы своевременно провести лечение, создать оптимальные условия для заживления
Лечение
Лечение трещин и сухости кожного покрова зависит от причины появления проблемы. Если кожа шелушилась и трескалась из-за воздействия внешних факторов, необходимо исключить их влияние. Например, мыть посуду в резиновых перчатках. Обязательно кожный покров нужно увлажнять утром и вечером.
Если трескается кожа на руках, то нужно их мыть только жирным мылом или крем-мылом.
Лечить шелушение можно при помощи травяных отваров, которые обладают антисептическим действием. Подойдет ромашка, липовый цвет, подорожник. После травяных ванночек нужно нанести питательное и смягчающее средство.
Лечение трещин, которые долго не заживают, осуществляется при помощи лечебных мазей и гелей:
- Бепантен.
- Пантенол.
- Боро плюс.
- Радивит.
Средства снимают воспаление, убирают покраснение и заживляют повреждения кожи.
Что делать при сильном зуде? Хорошо помогают компрессы холода, а также гидрокортизоновые мази.
Как лечить глубокие трещины? Если ранки долго не заживают, болят и из них выделяются капельки крови, то стоит воспользоваться ранозаживляющими мазями, например, Левомеколем.
Лечение шелушения кожи обязательно подразумевает прием витаминных комплексов, в состав которых входят витамины А и Е
Правильное питание также очень важно, полезно употреблять такие продукты:
- овощи, фрукты и зелень;
- рыбу;
- орехи;
- сливочное масло;
- яйца;
- зерновые культуры.
Необходимо выпивать не меньше 2 л жидкости в сутки.
Народные методы лечения
Если трещины отсутствуют, но есть сильное шелушение, можно воспользоваться средствами народной медицины. В домашних условиях можно приготовить увлажняющие маски:
- 60 г глицерина нужно смешать с 1/2 ст. л. воды, добавить 1 ч. л. кукурузной муки. Эту смесь нужно нанести на пересушенный участок кожи, через 20 мин. смыть. После процедуры воспользоваться питательным кремом;
- по 1 ч. л. глицерина, меда и овсяных хлопьев смешать с 2 ч. л. воды. Нанести на кожный покров на 20 мин.
Если сохнет кожа рук, то хотя бы раз в неделю необходимо делать масляные компрессы. Для этого нужно подогреть любое растительное масло и тщательно втереть в кожный покров, надеть хлопковые перчатки и оставить на ночь.
Псориаз
Хроническое неинфекционное заболевание кожи также нередко проявляется шелушащимися пятнами, которые могут появляться на любом участке тела. Существует немало разновидностей патологического процесса. Распространенным является бляшечный псориаз, при котором как раз таки и шелушится кожа. Если появились пятна на разгибательной поверхности (локти, внутренняя часть колен), скорее всего, пришлось столкнуться именно с этим заболеванием. Нередко сухость кожи наблюдается в области каймы волосистой части головы.
Размеры высыпаний могут быть различными. Начинает проявляться псориаз мелкими папулами, размер которых с каждым днем увеличивается при отсутствии терапии. Отдельные элементы имеют тенденцию к слиянию. Чем отличается псориаз от других дерматологических патологий? При заболевании часто страдают волосы и ногти, суставы, внутренние органы. Распространенным является псориатический артрит, сопровождающийся болевыми ощущениями.
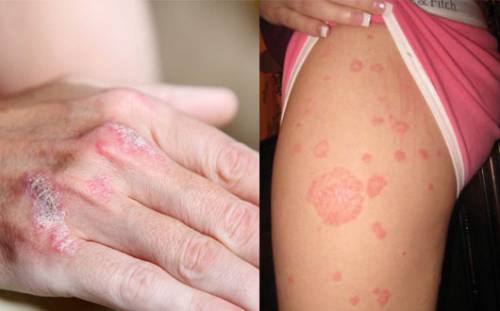
С заболеванием, как правило, сталкиваются люди со сниженным иммунитетом. Имеет значение также наследственный фактор. Если в семье уже кто-то страдал от патологии, шансы столкнуться с ней увеличиваются.
Псориаз – хроническое заболевание. Полностью вылечить его, к сожалению, нельзя. Однако можно добиться стойкой ремиссии, если использовать наружные противовоспалительные средства в период обострения. Кроме того, необходимо правильно питаться, полноценно отдыхать, избегать стрессовых ситуаций.
Диагностика и лечение
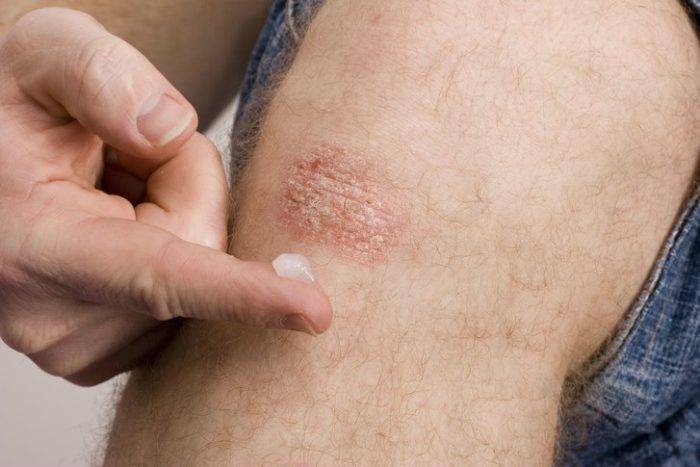
Обследование пациента подразумевает полный осмотр, сбор анамнеза. Также больному назначают дополнительную консультацию врачей узкого профиля.
Лечащий доктор назначает такие анализы, как:
- общий анализ крови;
- биохимический анализ крови;
- аллергические тесты;
- соскоб с высыпаний.
Помимо этого, необходимо пройти иммунограмму. Если выявлены заболевания внутренних органов, назначают УЗИ, гастроскопию, колоноскопию. На основании полученных результатов проводится лечение, направленное на устранение главных факторов, спровоцировавших заболевание.
К примеру, для терапии вирусной болезни применяется противовирусное лечение, для бактериальной – антибиотические лекарственные средства, для аллергических – противоаллергические медикаменты.
Заключение
Обычно достаточно устранения причины болезни, лечения главного заболевания, чтобы сыпь больше не проявлялась. Как правило, назначается комплексная терапия. Также в лечебный курс входят медикаментозные средства для укрепления иммунитета.
Могут назначаться витаминные комплексы и физиопроцедуры. Хорошо зарекомендовали себя не только фармацевтические средства, но и народные, гомеопатические препараты, лекарственные травы. После нормализации состояния применяют косметические средства.
Признаки красных пятен в области лица
Среди признаков красных пятен на лице нужно отметить следующие:
- наличие на коже красных или розоватых пятен круглой, овальной и неправильной форм, различных размеров, которыми покрывается все лицо или отдельные части. Чаще всего подобные дефекты наблюдаются на щеках, носе, лбу, а также на шее и вокруг ушей;
- кожа в области красных пятен уплотняется и огрубевает, что заметно при ощупывании;
- мимические движения лица провоцируют ощущение дискомфорта, поскольку сухие пятна почти всегда покрываются тонкими корочками, стягивающими кожу;
- на пораженной области лица присутствуют участки шелушения и раздражения, вследствие чего красные пятна чешутся, особенно когда к ним дотрагиваться;
- зуд и раздражение становятся интенсивнее на лице после бритья, употребления в пищу продуктов, которые содержат аллергены, или спиртных напитков, а также после душа, умывания, солярия, пребывания на солнце или после использования косметики;
- независимо от того, большие это или маленькие красные пятна, при дерматоскопии (осмотр кожи через специальное увеличительное устройство) на их поверхности определяются чешуйки, которые образуются из омертвевшего эпидермального слоя, и микроскопические ранки.
В зависимости от того, что стало причиной появления красных пятен в области лица, могут присутствовать также и другие симптомы, которые свойственны для основного заболевания.
Например, лихорадка и признаки интоксикации появятся при острых инфекционных заболеваниях, боли в суставах при системной красной волчанке, падение артериального давления и отек тканей при аллергической реакции и т. д.
Красные пятна могут появиться на лице у мужчины, женщины, ребенка и даже грудничка. Также можно дифференцировать подобные дефекты по причинному фактору. Поэтому мы предлагаем рассмотреть самые распространенные ситуации, когда появляются красные пятна в области лица.
Этиология
Зачастую сохнет кожа на руках и трескается под влиянием непатогенных факторов, среди которых:
- авитаминоз (сухость, слезание кожи с пальцев рук, кровоподтеки);
- погодные условия (обветривание кожных покровов в холодную погоду чревато высушиванием чувствительного эпидермиса, появлением шелушения и глубоких трещин);
- неправильный уход за кожей (слишком частое мытье рук, применение некачественной ухаживающей и очищающей косметики, а также ежедневные уборки, мытье посуды, стирка белья вручную без специальных перчаток и с использованием агрессивных средств бытовой химии приводит к стиранию защитного слоя эпидермиса).
Кроме того, что под воздействием этих факторов кожа теряет здоровый и ухоженный вид, ввиду истончения её природного защитного барьера «открываются ворота» для всевозможных патогенных микроорганизмов. Риск инфекционного, грибкового или вирусного поражения возрастает в несколько раз.
Также кожа на руках трескается до крови, высыхая и раздражаясь на фоне развития таких патологических состояний организма:
- Микоз. Грибковому поражению кожи рук дерматофитами и кандидами подвержены люди разных возрастов, половой принадлежности и национальности. Источником заболевания в большинстве случаев является зараженная кожа стоп, с поверхности которой споры патогенного грибка распространяются по всему телу человека. Характерными проявлениями микоза на руках считаются сухость, раздражение и шелушение кожи между пальцев рук, ощущение жжения и зуда на поврежденных участках. При кандидозе к этим симптомам присоединяется белесый налет с кислым запахом, мокнутие, формирование желтоватых или белых пятен на ногтевых пластинах и изменение их формы, спровоцированное проникновением в толщину ногтя спор грибка.
- Дерматиты. Причиной высыхания и растрескивания кожи рук может стать аллергический или контактный дерматит. Для первого вида недуга, который развивается непосредственно после прямого контакта кожных покровов с аллергеном, характерными симптомами являются сопутствующий воспалительный процесс, гиперемия и отечность области поражения. Аллергический дерматит может развиваться без прямого контакта кожи и раздражителя, достаточно его опосредованного воздействия (оральный прием некоторых групп медикаментов, продуктов питания и т.д.). Этот вид заболевания проявляется покраснением, отечностью и зудом кожи, формированием мелких водяных пузырьков с жидкостью на пальцах рук. В запущенных случаях может облазить кожа на ладонях.
- Экзема. Выраженным зудом, гиперкератозом, сухостью и шелушением, отечностью и мокнутием кожные покровы обычно реагируют на развитие экземы. В большинстве случаев симптоматика недуга в хронической форме проявляется в виде сыпи на ладонях и кончиках пальцев рук. В период обострения патологии могут формироваться большие трещины на кожных покровах ладошек, в складках между пальцев, утолщение и чрезмерная пигментация пораженной кожи, спровоцированные постоянным расчесыванием зудящих очагов экземы.
- Эксфолиативный кератолиз. У женщин и мужчин в молодом возрасте часто встречается эксфолиативный кератолиз, при котором кожные покровы на руках сильно сохнут и шелушатся, особенно в жаркое летнее время года. Располагающим фактором к развитию заболевания считается использование мыла, растворителей или моющих средств с агрессивными компонентами в составе. Первыми симптомами недуга являются наполненные воздухом волдыри небольшого размера, которые локализуются на пальцах или поверхности ладоней. Ощутимый зуд может проявляться только в редких случаях. В патогенезе эксфолиативного кератолиза наблюдается стойкая тенденция к рецидивам, наступающим в кратчайшие сроки после ремиссии. Этот процесс обычно сопровождается формированием крупных трещин в межпальцевых складках и на ладонях.
- Холодовая крапивница. Кожа рук часто подвергается агрессивному воздействию внешних факторов (мороз, холодный ветер и вода, сырость и т.д.). На фоне такого холодового раздражения развивается аллергическая реакция, характерными проявлениями которой являются красные пятна, отечность, формирование волдырей, сухость и шелушение кожных покровов, подвергшихся влиянию низких температур. Симптоматика аллергии дает о себе знать в ближайшее время (обычно в течение первых 10-20 минут) после контакта с внешними раздражителями.
Также нельзя исключать, что высыхание и растрескивание кожи на руках может выступать в качестве дерматологического проявления сахарного диабета. У больных при этом наблюдается сухость кожных покровов, локальный гиперкератоз на ладонях, сморщивание подушечек пальцев.
Увлажняющие маски в домашних условиях
Расскажем, чем из народных средств можно увлажнить кожу при шелушении. Наиболее эффективны следующие маски.
Из простокваши
Простоквашу подогревают до температуры 37°C.
Затем наносят на волосы и тщательно втирают.
Голову укутывают пергаментной бумагой, а сверху надевают теплый платок или полотенце
Важно сохранить тепло внутри.
Выдерживают полчаса.
Затем еще раз наносят простоквашу на 5 минут и массируют кожу кончиками пальцев.
Далее голову промывают водой без шампуня.. Эффект: увлажнение, защита поверхности кожи и луковиц от расслоения и повреждения. Эффект: увлажнение, защита поверхности кожи и луковиц от расслоения и повреждения
Эффект: увлажнение, защита поверхности кожи и луковиц от расслоения и повреждения.
Глицериновая
- Смешивают чайную ложку глицерина.
- 1 чайную ложку лимонного сока или яблочного уксуса.
- 2 столовых ложки касторового масла.и 1 желток.
- Наносят смесь на голову, накрывают полиэтиленовой шапочкой, сверху заматывают полотенцем.
- Через полчаса смывают.
Эффект: активное увлажнение.
Белые сухие пятна на коже
Почему появляются белые сухие пятна на коже? Ответить на вопрос однозначно невозможно. Среди причин, провоцирующих появление таких пятен можно отметить следующие:
- Длительное пребывание под солнцем. Обгоревшая кожа неравномерно отшелушивается (в народе это называют «облазит»), в результате на коже наблюдается появление белесых участков. Для нормализации состояния потребуется некоторое время – 1-2 недели и применение специальных косметических средств.
- Витилиго. Заболевание, связанное с нарушение пигментации кожных покровов. При этом на отдельных участках кожа выглядит как бы обесцвеченной, на самом деле так и есть, поскольку там полностью отсутствует красящий пигмент меланин.
Начало заболевания может возникнуть в любом возрасте. Чаще всего поражаются руки, лицо, колени, локти. Природа заболевания полностью не изучена. При витилиго пятна белого цвета доставляют только эстетический дискомфорт. Лечению заболевание практически не поддается. Иногда пятна исчезают самопроизвольно. Рекомендуется прием антиоксидантов и иммуномодуляторов
С осторожностью – пребывание на солнце и контакт с производными фенола
Отрубевидный или разноцветный лишай. Появление белесых пятен характерно при заражении отрубевидным лишаем. Заболевание хронического характера, при котором поражается роговой слой эпидермиса. Требуется медикаментозное лечение.
Лечение
Лечение проблемы будет зависеть от того, какая ее основная причина. Для легких случаев могут быть применены народные домашние средства
Важно сначала диагностировать основную причину покраснений, прежде чем попытаться избавиться от симптома
Для большинства случаев покраснения кожи, таких как экзема, может помочь облегчить зуд, вызванный сыпью, лосьон с каламином. Если симптомы сохраняются в течение более одного дня, можно использовать пероральные антигистаминные средства. Также могут быть рекомендованы кремы от зуда и противовоспалительные средства. Для грибковой или бактериальной инфекции подойдут соответственно противогрибковые и антибактериальные мази.
Как уже упоминалось, красные пятна также могут быть вызваны беспокойством или высоким уровнем стресса. Если это так, то лечение этого состояния будет включать в себя применение релаксационных методов, таких как медленное дыхание и другие виды деятельности, например, йога и медитация.
Алоэ вера поможет избавиться от покраснения кожи, сняв воспаление и охлаждая ее. Также необходимо:
- Соблюдать надлежащую гигиену, всегда менять одежду после тяжелого рабочего дня
- Если покраснение вызвано реакцией на применение продукта по уходу за кожей, тогда следует прекратить его использование
- Антигистаминные препараты могут помочь в случаях аллергической реакции, вызывающей покраснение
- Потреблять много воды и других жидкостей, чтобы поддерживать кожу влажной и гидратированной
- Для детей, которые носят подгузники, обязательно наносить немного порошка и мягкого вазелина после и перед тем, как его использовать. Также не забывать часто менять подгузники
Обратиться за медицинской помощью, если сыпь продолжается более 2 дней.
Диагностика неприятности
Лицо покрылось красными пятнами и шелушится. Установить причину раздражения кожи поможет комплекс анализов, посещение нескольких специалистов. Обязателен сбор подробного анамнеза.
Запишитесь на приём к:
- дерматологу;
- невропатологу;
- гастроэнтерологу;
- эндокринологу.
Специалисты назначат исследования:
- иммунограмму;
- общий и развёрнутый анализ крови;
- соскоб из области пятен для подтверждения или опровержения наличия клеща демодекса, грибковой инфекции;
- тесты, выявляющие виды аллергенов.
Важно! Часто после обследований у гастроэнтеролога выявляются патологии органов ЖКТ. Сделайте гастроскопию, УЗИ брюшной полости, колоноскопию.
Что делать, если появились высыпания
Причин возникновения может быть много, но все они связаны с проблемами со здоровьем.
Пятна говорят о проблемах с внутренними органами или нарушении гормонального фона. Если они чешутся, это уже говорит о том, что это не просто пигментация.
Чесать их или мазать кремом лучше не стоит, при невыясненной причине это может усугубить проблему. При расчесывании может попасть инфекция, и лечение будет более длительным. Прикладывать разные компрессы или просто мочить пятна тоже нельзя.
При некоторых формах заболевания вода это может вызвать прогрессирование болезни в короткий срок. Принимать таблетки, антибиотики без назначения врача не советуется.
Нужно конкретно, после обследований, установить причину появления этих пятен. При установленной причине действуют соответствующе.
Если выяснилось, что это проявление аллергии, то следует понаблюдать и постараться выявить аллерген и исключить его. Иногда аллергия проявляется на материалы одежды.
При аллергических реакциях присутствует зуд, их нельзя расчесывать, потому что велика вероятность попадания инфекции в ранки и дальнейшего их нагноения.
Если вы уверены, что у вас сыпь от стресса и усталости, то нужно проконсультироваться с врачом, чтобы он выписал успокаивающие лекарственные препараты. Они помогут восстановить душевное равновесие и снять психическое возбуждение. При таких проявлениях стресса, можно до употребления лекарств выпить успокаивающие настои различного чая.
Виды красных пятен и характер высыпания
Различают следующие виды красных пятен:
- Сосудистые. Сосудистые «звёздочки» на теле, появившихся из-за болезни внутренних органов или огрех в питании, называют телеангиэктатическими. Патологическое или травматическое влияние на кожу формируют поражения геморрагического характера. На лице, шее и груди от ярких эмоций образуются гиперемические покраснения кожных участков, которые проходят сами без лечения. Из-за хрупкости сосудов при варикозном расширении вен в зависимости от стадии болезни меняется цвет пятен от ярко-красного до красно-синего цвета.
- Полученные при ожогах, переломах, ударах и трениях. В результате повреждений мягких тканей и сосудов, место воздействия наполняется кровью, сопровождается отёчностью.
- Пигментные. Гипопигментированные участки дермы появляются при нехватке меланина, а гиперпигментированные — из-за избытка пигмента. Если образовалось красное пятно на теле у новорождённого ребёнка и сопровождает его всю жизнь — это родинка. Она опасна возможным перерождением в злокачественную меланому.
- От татуировок, перманентного макияжа. Размер и долговечность пятен зависит от количества и глубины введения искусственным путём красящего пигмента.
- Возникшие в результате болезни. Если поражены отдельные участки кожных покровов или на всём теле появились красные пятна неизвестного происхождения, нужна диагностика, которая выявит конкретное инфекционное или аллергическое заболевание.
Также выделяют пятна:
- маленькие и большие;
- белые с красным ободком, образующиеся, как симптом грибковой инфекции;
- сухие, шелушащиеся, вызванные сбоем в работе сосудов;
- мокнущие, представленные пузырями, волдырями или прыщами, выделяющими секрет;
- гладкие и плоские, не доставляющие дискомфорта, образующиеся при патологиях внутренних органов;
- выпуклые из-за травм;
- с обозначенными границами — прыщи, лишаи;
- плотные воспалённые из-за скопления жидкости в тканях — фурункулы;
- без чётких границ;
- зудящие из-за регенерации кожных клеток;
- сопровождаемые болью при воспалении или механическом надавливании;

Злокачественное образование на лице – красное шелушащееся пятно
Причины возникновения
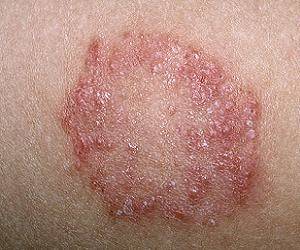 Высыпания, покрытые чешуйками, бляшками розово-красного цвета – свидетельство сбоев в работе организма или воздействия внешних факторов. Возраст – один из факторов, влияющий на возникновение косметического дефекта.
Высыпания, покрытые чешуйками, бляшками розово-красного цвета – свидетельство сбоев в работе организма или воздействия внешних факторов. Возраст – один из факторов, влияющий на возникновение косметического дефекта.
На лице появилось красное пятно и шелушится. Причины могут быть следующие:
- аллергические реакции на различные виды раздражителей;
- демодекоз – наличие в кожных покровах клеща Демодекса;
- нарушение работы ЖКТ;
- гормональная перестройка организма (менопауза, подростковый возраст, беременность);
- гипертоническая болезнь, красная волчанка;
- глистные инвазии;
- грибковые поражения эпидермиса (дерматофитии, микозы);
- дефицит витаминов в осенне-весенний период;
- частые стрессы, нервные, эндокринные заболевания;
- бактериальные (стрептодермия), вирусные инфекции (ветрянка у подростков, герпес.).
Кожа на лице шелушится и красные пятна, доставляющие немало неудобств из-за ухудшения внешнего вида – признак многих кожных заболеваний. Плоские образования красно-розового цвета встречаются при:
- красном, розовом лишае; (как лечить лишай читайте здесь);
- куперозе; (все о куперозе написано в этой статье);
- псориазе;
- розацеа; (о розацеа на лице читайте по этому адресу);
- эритрозе;
- акне.
Косметический дефект также возникает:
- после посещения солярия;
- в результате обморожения, перегрева, длительного пребывания на солнце;
- иногда причиной покраснения, шелушения, зуда бывает повышенная сухость эпидермиса.
Важно! У детей пятна на лице чаще всего – признак пищевой аллергии. Требуется консультация терапевта, дерматолога, аллерголога.
Почему на теле возникают красные шелушащиеся пятна

Красные пятна на коже, которые не чешутся и не шелушатся, являются симптомом многих заболеваний, поэтому пускать их на самотёк нельзя. Они могут появиться и на любых частях тела, особенно красные пятна любят группироваться на коже рук, там они не шелушатся и не чешутся, а также на плечах и задней стороне шеи и спины, где до них трудно добраться.
Красные пятна могут появиться как у взрослого, так и у ребёнка – они зачастую не чешутся и не шелушатся, дискомфорта не доставляют, поэтому без тщательного осмотра выявить их бывает трудновато.
Аллергия
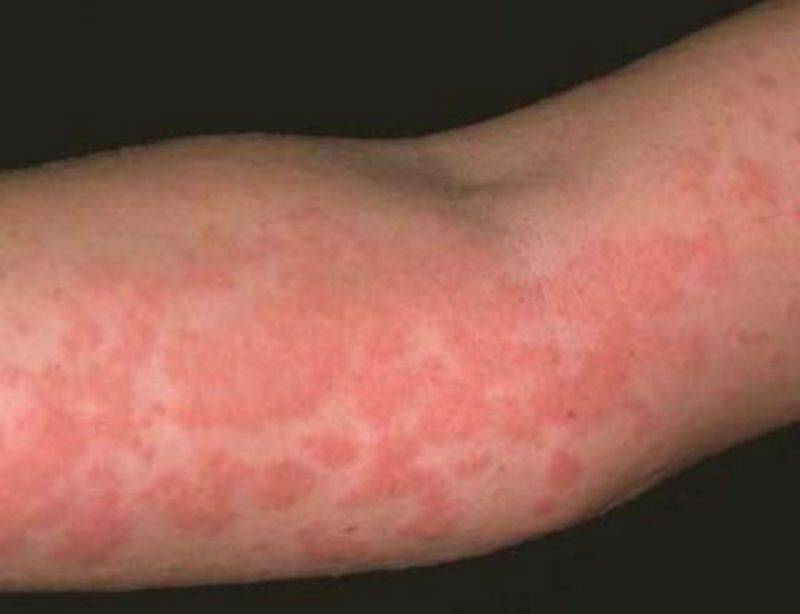
Аллергики сразу поймут, в чём тут дело. Пятна на теле в виде красных образований, которые чешутся, но не шелушатся, могут быть элементарной аллергией.
Появление красные пятнышек и больших пятен может быть обусловлено аллергией на стресс или крапивницей, которая также не чешется и не шелушится, но сильно болит и зудит. В этом случае нужно обязательно обратиться к врачу, чтобы он выписал вам соответствующие лекарства – крапивница вполне себе может быть приобретённой и следовать за вами всю жизнь, то пропадая, то появляясь. Главное, чтобы выпуклая сыть была единственным симптомом и не перешла в хроническую стадию.
Грибковые поражения кожи
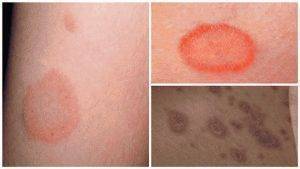
Красные, шелушащиеся, но не чешущиеся пятна, фото которых можно увидеть здесь – это лишай. Он может быть нескольких видов: стригущий и розовый.
- Стригущий лишай хоть и является инфекцией, но природа у него грибковая, поэтому лечить его нужно как грибок. Пятна в этом случае крупные, чаще всего круглые или овальные, по краям могут быть выпуклые образования с прозрачной жидкостью внутри. Цвет пятнышка к краям тускнеет.
- Розовый лишай, или болезнь Жибера. Заболевание инфекционно-аллергическое, патологическое. Группа риска – люди от 10 до 35 лет. В целом жить оно не мешает, носит временный характер, однако обостряется в тёплое время года – представляет собой крупные чешуйчатые пятна, которые не вызывают никакого дискомфорта, кроме мышечных болей и недомогания.
Инфекционные заболевания
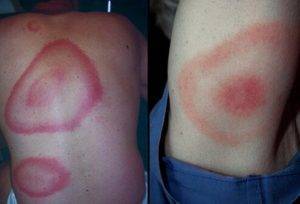
Другое заболевание, вызывающее на коже пятна красного цвета, которые чешутся и не шелушатся – боррелиоз, или болезнь Лайма. Переносчики – иксодовые клещи, и это самая распространённая болезнь, передаваемая кровососущими насекомыми. Помимо кожной сыпи и пятен проявляется общим недомоганием, головными болями, головокружением.
Венерические болезни
При вторичном сифилисе отмечено появление на коже мелких ярко-красных пятен, они не чешутся и не шелушатся, с течением болезни становятся похожи на бурые синячки. Такое круглое красное пятно может находиться на коже несколько месяцев и не вызывать дискомфорта в виде шелушений или чесотки.
Паразиты

Если красные пятна на коже чешутся, болят, гноят, но не шелушатся, вероятно, они вызваны стрептококком А, и болезнь называется рожистое воспаление. Помимо видимых проявлений поднимает температура тела, интоксикация (отправление токсинами), а само пятно в конце концов превращается в очаг инфекции, из которого течёт гной.
Демодекоз очень легко спутать с прыщами, так как следы от него ярко-красные, в виде высыпаний и пятен, появляются на коже лица и шеи. Вызвано одноимённым клещом.
Аутоиммунные патологии
Системная красная волчанка – аутоимунная патология, когда организм начинает работать против себя же. Он вырабатывает антитела к своим клеткам, блокируя их и не давая возможности защищаться. Из-за этого поражаются все системы, также СКВ передаётся при родах и преимущественно задевает женский пол.
Красные пятна сначала появляются на лице, в особенности на носе, они не чешутся, но имеют чешуйчатую поверхность, и в редких случаях переходят на тело. СКВ сопровождается болями в суставах и температурой.
Нарушение работы вегетативной нервной системы
Или, иными словами, наружное проявление ВСД – вегетососудистой дистонии. Пятна в виде множественной сыпи появляются из-за нарушения органов нервной регуляции или из-за проблем с терморегуляций, так как тогда не по всей коже приток крови одинаков.
Также к нарушениям работы НС относят стресс, резке изменение температуры окружающей среды, фотодерматит.
Опухоли
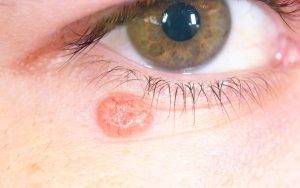
Базалиомы – выпуклые, мелкие, похожие на родинки тёмно-красного цвета пятнышки являются злокачественными опухолями, которые ведут к раку кожи.
Помимо перечисленных заболеваний также не стоит забывать о чисто косметических недугах, пост-акне, акне, пигментации, дерматитах – экземах и псориазе.
Состояния, не связанные с заболеванием
Не всегда высыпания обусловлены течением болезней в организме маленького пациента.
Физиологические пятна
Такие новообразования не являются патологическими. Обычно нет необходимости в лечении.
Родимые пятна
Красные пятна на лице у грудничка могут оказаться родимыми пятнами. При неправильном расположении малыш выходит при рождении головой вперед. Ткани пережимаются тазовыми костями матери. Они не получают достаточного количества крови. Это способствует появлению у младенцев красноватых пятен.
Причин для переживаний нет. Постепенно родимые пятна заметно посветлеют. Станут не такими заметными, не будут доставлять дискомфорт малышу.
Невусы
У ребенка на лице красные точки – скорее всего родинки. Невусы не нуждаются в лечении. Главное – наблюдать за их состоянием.
Если родинки меняют форму, увеличиваются – повод обратиться к врачу. Есть риск перерождения в злокачественную форму.
Гемангиомы
Такие красные пятна на лице у новорожденного появляются сразу после рождения, реже – через 2-3 дня.
Это доброкачественные новообразования. Цвет багровый или красный.
Пятна при аллергии
Красными формированиями проявляется аллергическая реакция у детей. В зависимости от первопричины возникновения, сыпь может быть на всех частях тела или в зоне контакта с аллергенном.
В качестве раздражителей обычно выступают:
- продукты питания;
- медикаментозные препараты;
- климатические особенности;
- пыльца цветов;
- пыль;
- шерсть животных;
- бытовая химия.
Нужно выявить и исключить аллерген.
Психологические причины
Красные пятна на лице у новорожденного и детей постарше могут указывать на психологические факторы. Обычно высыпания – результат недавнего перенесения стрессового потрясения. Детский организм чувствителен, выраженно реагирует на все негативные факторы.
Особенности кожи
Кожные формирования могут быть результатом индивидуальных особенностей кожного покрова. От красных пятен на лице и коже тела избавиться невозможно. Это результат близкого расположения кровеносных сосудов. Это создает ощущение пятнистости лица. Во взрослом возрасте от дефекта можно избавиться путем использования маскирующих косметических средств.
Нарушения питания
Неправильный рацион сказывается на состоянии кожи. При вредном питании на теле возникают пигментированные участки. Повышается вероятность дефекта при злоупотреблении мучным, острым, копченым, жаренным.
Симптом может указывать на несбалансированный рацион. Несовершеннолетнему нуждается в восполнении требуемых витаминов и микроэлементов.
Нарушения гигиены
При игнорировании норм гигиены есть риск появления:
- Потницы. При болезни появляются водянистые прыщи. Присутствует красное пятно на носу, шее, щеках, животе, спине. При отсутствии лечения зуд усиливается.
- Опрелости. Высыпания располагаются на ягодицах, за ушами, в паху. Со временем формирования становятся гнойными.
- Пеленочного дерматита. Локализуется в области паха, ягодиц. Покраснения незначительные, но многочисленные.
К перечисленным проблемам приводит невнимательность родителей.
Пораженное место болит и опухает. Наблюдается жжение как после ожога. Красное пятно на носу от укуса может затрагивать еще и щеку. После контакта с пчелой есть вероятность нарыва.
Почему появляются шелушащиеся красные пятна на лице?
Аллергия – главная причина появления шелушения и покраснений на коже. Реакция возникает на продукты, пыльцу растений, домашнюю пыль, косметику, шерсть домашних животных, бытовую химию. Красные шелушения аллергической природы часто наблюдают у ребёнка.
Часто возникает аллергия после приёма алкоголя: при систематическом употреблении алкогольных напитков возле носа, губ, на лбу и подбородке появляются раздражения в виде красных пятен – сначала периодически, затем остаются на долгое время и проходят только после долговременного воздержания. Красные пятна после употребления спиртного чаще появляются у мужчин.
На фото можно увидеть, как выглядят разные красные пятна на лице у взрослых и детей.
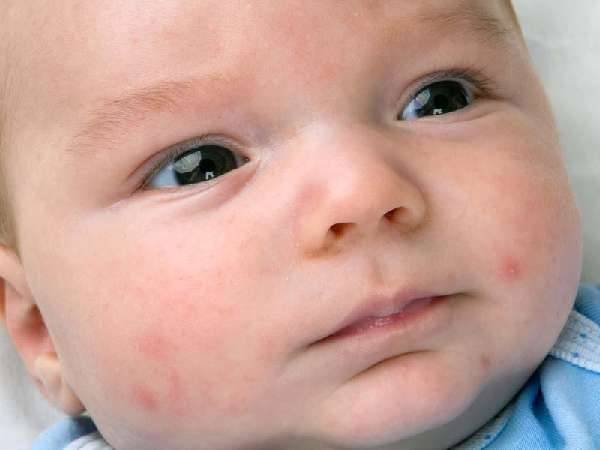
Красные пятна на лице у ребёнка, вызванные аллергией
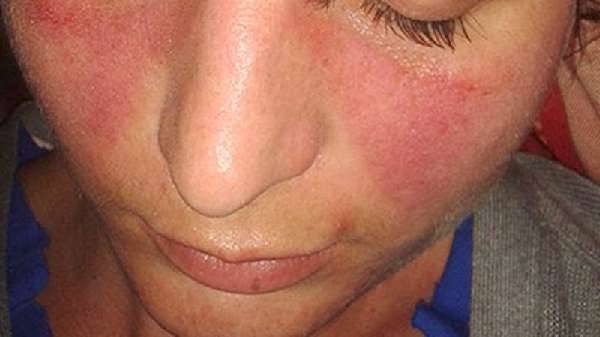
Большие пятна с шелушением под глазами у взрослого
Но не всегда к появлению пятен красного цвета на лице приводит аллергическая реакция, этому явлению также способствуют другие факторы:
- Авитаминоз. Недостаток в организме витаминов А, С и В сказывается на состоянии кожи лица. Сухость, краснота и шелушения появляются также при нехватке Омега-3 жирных кислот.
- Реакция на погодные условия. Обладатели чувствительной кожи нередко страдают от сухости и красноты на носу и щеках после продолжительного пребывания на улице при морозе, сильном ветре, ярком солнце.
- Кожные заболевания. Бордовые и розовые пятна, бляшки, кожные чешуйки характерны для некоторых видов экземы, отрубевидного лишая, дерматита, псориаза. Раздражения локализуются под бровью с одной или двух сторон, на щеках, подбородке, около ушей, на крыльях носа.
- Паразиты. Реакция кожи лица в виде зудящих сухих пятен характерна при заражении гельминтами и внутрикожными микроскопическими клещами (демодекоз). При заражении клещом веки становятся припухшими, область вокруг глаз, щеки и лицо покрываются красными пятнами, которые зудят и горят.
- Красная волчанка. Болезнь поражает соединительные ткани организма, затрагивая кожные покровы и сосуды. Характерным симптомом болезни являются симметричные большие красные пятна на щеках и переносице в виде бабочки, сосудистые звёздочки.
- ЗППП. СПИД и сифилис проявляются шершавыми розовыми и красными кожными пятнами на лице и теле.
- Гормональный дисбаланс. Багровые пятна, прыщи (акне) и точки на лице характерны для периода полового созревания, пременопаузы, болезней щитовидной железы и надпочечников.
- Инфекционные заболевания. Ветрянка, краснуха, корь – болезни, поражающие кожные покровы и снижающие иммунитет. Маленькие красные пятнышки наиболее выражены у взрослых, и после окончания болезни долго не проходят.
К кожным раздражениям на лице также приводит неправильное питание и питьевой режим: строгое ограничение жиров и недостаток чистой воды провоцирует пересушивание кожи и потерю её защитных функций. Сначала на лице появляются очаги шелушения, которые со временем приобретают красный оттенок.
Кожные проблемы характерны и при беременности: в этот период у женщины происходит мощная гормональная перестройка, которая и является причиной покраснений.
Альтернативные методы
Применяются в особо тяжелых случаях.
Фотохимиотерапия
Подход комплексный:
- прием специальных препаратов, создающих флюоресценцию, внутрь — псораленов;
- облучение предписанной дозой УФА.
В зависимости от тяжести болезни, применяются различные схемы лечения. Все они сводятся к двум фазам: очищающая (2–3 сеанса в неделю до исчезновения симптомов) и поддерживающая (раз в неделю в течение месяца, может продляться с интервалом раз в месяц).

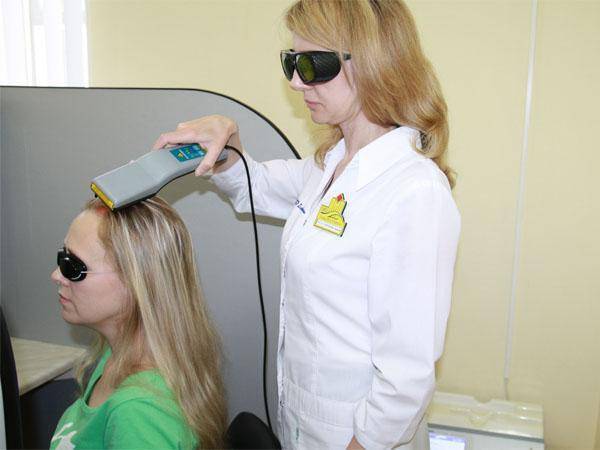
Лазеротерапия (физиотерапия)
Назначается как дополнительное средство борьбы с перхотью. Лечение проводится лучом лазера, фокусирующего фотоны (свет низкой интенсивности). Фотоны улучшаю кровоснабжение, и способствуют активизации обмена ферментов, вследствие чего восстанавливаются поврежденные ткани.
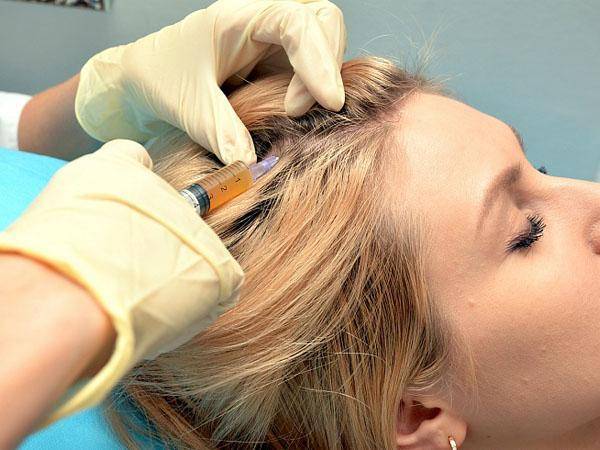
Плазмолифтинг (плазмотерапия)
Процедура представляет собой вкалывание подкожных инъекций, полученных в результате обработки крови пациента в специальной центрифуге (получение плазмы, богатой на тромбоциты и активные компоненты). Избавляет не только от перхоти и зуда, но и помогает при других проблемах с волосами (выпадение, ослабленное состояние и прочее).
Плазмолифтинг имеет ряд противопоказаний, к которым относятся:
- аллергия на антикоагулянты;
- хронические или острые заболевания;
- период менструации;
- наличие опухолей, гематом;
- аутоиммунные болезни;
- беременность и лактация.
Витаминотерапия
Рекомендуется при авитаминозе, вследствие которого возникла перхоть. В комплекс витаминных препаратов обязательно должны входить витамины и микроэлементы: А, F, E, B (1–6, 8, 9, 12), H, C, селен.